A pajzsmirigy számítógépes tomográfiája - Computed tomography of the thyroid
A pajzsmirigy CT-vizsgálata során gyakran találkoznak fokális és diffúz pajzsmirigy-rendellenességekkel. Ezek a megállapítások gyakran diagnosztikai dilemmához vezethetnek, mivel a CT tükrözi a nem specifikus megjelenéseket. Az ultrahangvizsgálat (USA) kiválóbb térbeli felbontással rendelkezik, és a pajzsmirigy értékelésének választott módjának tekinthető. Ennek ellenére a CT észleli az esetleges pajzsmirigy csomópontokat (ITN), és fontos szerepet játszik a pajzsmirigyrák értékelésében.
Ebben a képi áttekintésben a CT-vizsgálatokból származó gyakori és nem gyakori, véletlenszerű és nem mellékes pajzsmirigy-leletek széles spektrumát fedik le. Ez magában foglalja a pajzsmirigy leggyakoribb véletlenszerű megállapításait is. Ezenkívül feltárják a képalkotás szerepét a pajzsmirigyrák (a kezelés előtt és után) és a preoperatív pajzsmirigy golyva értékelésében, valamint az ektópiás és veleszületett pajzsmirigyszövet lokalizációját.
A pajzsmirigy ultrahangvizsgálata a választás módja a pajzsmirigy értékelésében. Mégis, fokális és diffúz pajzsmirigy-rendellenességekkel szoktak találkozni a különféle klinikai célokra elvégzett számítógépes tomográfiai (CT) vizsgálatok értelmezése során. Például a CT gyakran észleli az esetleges pajzsmirigy-csomókat (ITN). Fontos szerepet játszik a pajzsmirigyrák értékelésében.
Bevezetés
A pajzsmirigy rendellenességek gyakoriak és sok entitást tartalmaznak. Lehetnek tüneti, tünetmentes, diffúz, fokális, neoplasztikus vagy nem neoplasztikus folyamatok. A nyak ultrahangja (USA), azzal a kilátással, hogy finom tűszívást (FNA) folytat, az első vizsgálati vonal; más lehetőségek azonban rendelkezésre állnak. A Tc-99 m vagy az I-123 alkalmazásával végzett pajzsmirigy-felvétel vizsgálatokat általában meghatározott klinikai forgatókönyvekhez tartják fenn. A keresztmetszeti képalkotás, ideértve a számítógépes tomográfiát (CT) és a mágneses rezonancia képalkotást (MRI), felismeri az esetleges pajzsmirigy csomópontokat (ITN), és felhasználható a pajzsmirigyrák és a golyva értékelésére. A cikk célja képi áttekintést nyújtani a CT-vizsgálatok során előforduló véletlenszerű és nem véletlenszerű pajzsmirigy-leletek széles spektrumáról.
A pajzsmirigy CT vizsgálata: normál anatómia és képalkotó technikák
A pajzsmirigy egy vaszkuláris, kapszulázott szerkezet, amelyet jobb és bal lebeny alkot, amelyeket a középvonalon az isthmus köt össze. Mindegyik lebeny körülbelül 2 cm vastag, 3 cm széles és 5 cm hosszú. A pajzsmirigy csúcsa a pajzsmirigy középső porcjának szintjén helyezkedik el. A mirigy alsó szegélye az ötödik vagy a hatodik légcsőgyűrű szintjén található. A pajzsmirigyet a mély nyaki fascia középső rétege kapszulázza be, és az infrahyoid nyak zsigeri térének része. Körbetekeri a légcsövet, és a nyelőcsőtől mindkét oldalon a tracheoesophagealis horony választja el, amely a visszatérő gégeidegeket tartalmazza. A pajzsmirigy változó nyirokelvezetéssel rendelkezik a belső nyaki lánc, a para-trachealis régió, a mediastinum és a retropharyngealis terület felé. A CT-felvételen a magas jódkoncentráció miatt homogén, magas csillapítási értékek vannak a szomszédos izmokhoz képest. Hipervaszkularitása miatt lelkes jódkontraszt-javulást mutat.
Általában többdetektoros volumetrikus felvétel érhető el a koponya aljától a légcső elágazásáig. A 2 mm-es többsíkú axiális, koronális és sagittális képek általában rendelkezésre állnak. A vizsgálat elvégezhető intravénás (IV) jódozott kontraszt beadásával vagy anélkül.
Esetleges pajzsmirigy-leletek a CT-vizsgálat során
A pajzsmirigy változó CT-vizsgálat eredményei lehetnek, például meszesedések, egy vagy több csomó, ciszták vagy diffúz megnagyobbodás.
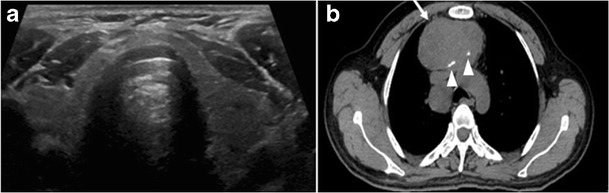
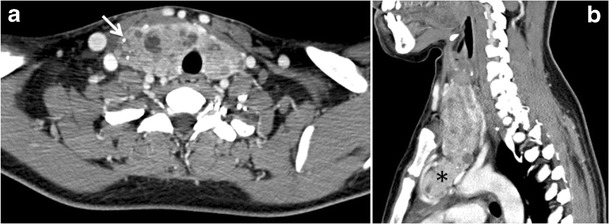
A CT-vizsgálat pajzsmirigy meszesedése jóindulatú és rosszindulatú pajzsmirigy elváltozásokban egyaránt megfigyelhető. A pajzsmirigy szonográfiai vizsgálata megkülönböztetheti a mikrokalcifikációkat, amelyek nagymértékben társulnak a papilláris pajzsmirigyrákhoz, és a tojáshéj meszesedéseket, amelyek olyan jóindulatú folyamatot támogatnak, mint a kolloid ciszták (1. és 2. ábra) 2. A preoperatív CT-vizsgálat retrospektív áttekintése során a betegek 35% -ánál (383-ból 135) volt kimutatható intra-pajzsmirigy-meszesedés. Közülük 48% -uk kórszövettanilag igazolt pajzsmirigyrákban szenvedett. A meszesedő csomóknál szignifikánsan magasabb volt a pajzsmirigyrák és a nyirokcsomó áttétek előfordulása. A különböző meszesedési mintázatú csomók között a pajzsmirigyrák előfordulási gyakorisága a többszörös pontszerű meszesedéssel járó csomók 79% -a, az egyetlen pontszerű meszesedésű csomók 58% -a, a durva meszesedésű csomók 21% -a és a perifériás meszesedésű csomók 22% -a volt. Az egyes meszes csomók többsége rosszindulatú volt. Ez azonban nem tartalmazta az ITN-ben szenvedő betegeket, és a minta rosszindulatú daganat felé fordul. Egy másik tanulmány értékelte az ITN-ek jelenlétét a CT-vizsgálatokon, és megállapította, hogy a pajzsmirigy-csomók 12% -a meszes volt, nincs szignifikáns összefüggés a rosszindulatú vagy potenciálisan rosszindulatú szövettan és a pontszerű meszesedések között. Ennek eredményeként egyes kutatók úgy vélik, hogy a meszesedés önmagában nem gyanús CT-jel, és azt javasolták, hogy a CT-vizsgálat meszes pajzsmirigy-csomóit ugyanúgy kell kezelni, mint a nem meszesedett csomókat.


A pajzsmirigy cisztás változásai változóak, kezdve a vékony falú egyszerű cisztáktól a szeptációkkal és szilárd komponensekkel rendelkező komplex cisztákig. Az adenoma cisztás degeneráción eshet át. Fontos megjegyezni, hogy a papilláris carcinoma utánozhatja a jóindulatú cisztát. Az egyszerű szerosus ciszták folyadéksűrűséggel jelennek meg a CT-vizsgálat során, míg a vérzéses vagy magas tiroglobulin-tartalmú ciszták izo-izo-sűrűek.
A képalkotó vizsgálat által kimutatott, de korábban még nem észlelt vagy klinikailag gyanús pajzsmirigy-csomókat ITN-nek tekintik. Az ITN a nyaki képalkotás egyik leggyakoribb esetleges eredménye. Az ITN-ekről a mellkas CT-vizsgálatának akár 25% -ánál, a nyaki régió keresztmetszeti képalkotásánál pedig 16–18% -ánál számolnak be, ideértve a CT és MRI vizsgálatokat is. A rosszindulatú daganatok aránya a detektált ITN-ekben a CT és MRI felvételeken 0% és 11% között változik. Egyébként észlelt pajzsmirigyrákok inkább papilláris pajzsmirigyrákok (PTC-k) (3. ábra). Mellesleg észlelt rákok általában kisebb méretűek és kevésbé valószínű, hogy távoli metasztázisuk lenne, összehasonlítva a klinikailag feltételezett pajzsmirigyrákokkal.

CT-vizsgálatok esetén rosszindulatú elváltozás gyanúja merül fel, ha a szegélyek rosszul meghatározottak, és pajzsmirigyen kívüli kiterjesztés, nyirokcsomó-érintettség vagy a környező struktúrák inváziója van. Ezen jellemzők hiánya nem zárja ki a rosszindulatú daganatokat, különösen a papilláris, follikuláris és medulláris pajzsmirigyrákokat (3. ábra). Ezért az ultrahang a választott mód a pajzsmirigy elváltozásának értékelésére, a CT-vizsgálatokhoz képest kiváló térbeli felbontása miatt. A rosszindulatú daganatok szonográfiai jellemzői a mikrokalkcifikációk, az akusztikus árnyékolás, az anti-párhuzamos orientáció, a markáns hipoökogenicitás, a szabálytalan vagy mikrolobulált peremek és a megnövekedett vaszkularitás. A CT-vizsgálatok nem képesek észlelni a malignitás e megbízható szonográfiai jeleit. Ezért az ITN-k további kezelése, ha szükséges, általában a pajzsmirigy ultrahangjával kezdődik, és az ultrahang-eredmények alapján az FNA-t kell mérlegelni.
Az American College of Radiology (ACR) folyamatábra és a CT vagy MRI által kimutatott ITN-ekre vonatkozó ajánlások általános útmutatást nyújtanak, és nem minden betegre alkalmazhatók. Az ajánlások elsősorban gyanús tulajdonságok, göbök méretének, a beteg életkorának, a beteg várható élettartamának és a beteg társbetegségeinek jelenlétén vagy hiányán alapulnak. A CT-vizsgálaton kimutatható gyanús tulajdonságok közé tartozik a helyi invázió jelei és a rendellenes nyirokcsomók. A kóros nyirokcsomók cisztás komponenseket, meszesedéseket és / vagy fokozott fokozódást mutathatnak. A puszta csomópont megnagyobbodása kevésbé specifikus a pajzsmirigyrák áttétjeire; azonban további értékelést kell fontolóra venni, ha az ITN-nek ipsilaterális jugulo-digastricus nyirokcsomói vannak> 1,5 cm-rel a rövid tengelyen vagy> 1 cm-nél más csoportoknál. A nyaki IV és VI szintű limfadenopátiák a pajzsmirigyrák metasztázisának nagyobb gyanúját kelti. Szinte minden ITN-ben szenvedő és gyanús képalkotó funkcióval rendelkező beteget nyaki ultrahanggal kell értékelni. A gyanús tulajdonságok nélküli társbetegségekkel vagy korlátozott várható élettartammal rendelkező betegeket nem szabad további vizsgálatnak alávetni. Ennek ellenére további megmunkálásra lehet szükség az ilyen személyek számára, ha ezt klinikailag indokolt, vagy kifejezetten a beutaló orvos vagy a beteg kéri.
ITN-ben szenvedő betegeknél fontos érdeklődni a rosszindulatú dimenziót előre jelző releváns történelmi tényezőkről. Ezek a tényezők magukban foglalják a gyermekkori vagy serdülőkori fej-nyak vagy teljes test sugárterhelésének előzményeit, valamint a családi pajzsmirigyrákot vagy a pajzsmirigyrák szindrómáját. A pajzsmirigyrákhoz kapcsolódó szindrómák közé tartozik a többszörös endokrin neoplazia, a családi adenomatózus polipózis, a Carney komplex, a Cowden-kór és a Werner-szindróma / progeria . Ha a betegnek első fokú rokona van ilyen szindrómával, akkor a szindróma különböző összetevői alapján végzett szűrés ajánlott. Ennek ellenére nincsenek iránymutatások, amelyek kifejezetten a pajzsmirigyrák kockázatának kitett betegek CT-felvételein észlelt ITN-ekkel foglalkoznának. Ezért a CT-vizsgálat gyanús tulajdonságainak hiányában más kritériumok, mint például a CT-vizsgálat csomómérete, a beteg kora és a pajzsmirigy-stimuláló hormon (TSH) szintje fontos az irányítás irányításában egy ilyen betegpopulációban.
Bár a pajzsmirigy csomóméretének és a rosszindulatú daganat kockázatának korrelációja korlátozott, a csomóméret befolyásolja a rosszindulatú csomók prognózisát. A kis (2 cm-nél kisebb) pajzsmirigyrákok indolens lefolyásúak, kedvező prognózisúak még akkor is, ha nem kezelik őket. A képalkotással észlelt ITN-ek kevesebb mint 7% -a látható fiatalabb populációkban. Shetty és mtsai. a CT-felvételeken kimutatott ITN-ekben magasabb volt a rosszindulatú daganatok aránya a 35 évnél fiatalabb betegek körében. Ito és mtsai. magasabb tumor progressziós kockázatot talált szubklinikai, alacsony kockázatú PTC-kkel rendelkező fiatal betegek (<40 év) körében, akiket nem műtéten, hanem megfigyelésen esnek át. Ezért a göbök méretének és a beteg életkorának meg kell határoznia az általános populáció igénybevételének szükségességét gyanús képalkotási jellemzők nélkül és normális várható élettartammal. További értékelés ultrahanggal szükséges azoknak a 35 évesnél fiatalabb betegeknek, akiknek tengelyirányú síkjában 1 cm-nél nagyobb csomók vannak. A további értékelés céljából a határértéket 1,5 cm-re emelik a 35 évnél idősebb betegeknél. Ezt az ajánlást a pajzsmirigy legnagyobb csomópontjára kell alkalmazni több pajzsmirigy-csomó esetén. Egyébként felfedezett heterogén és megnagyobbodott pajzsmirigyeknek dedikált ultrahangon kell átesniük, ha a páciensnek nincs korlátozott élettartama vagy súlyos társbetegségei.
Pajzsmirigyrákok
Járványtan
Az elsődleges pajzsmirigyrákok közé tartoznak a papilláris, follikuláris, medulláris és anaplasztikus karcinómák. A pajzsmirigy limfóma és más elsődleges rosszindulatú daganatok áttétje a pajzsmirigyrák kisebb részét képviseli. A differenciált pajzsmirigyrák (DTC) a follikuláris hámsejtekből származik, és magában foglalja a PTC-ket és a follikuláris pajzsmirigyrákokat, beleértve a follikuláris karcinóma Hurthle-sejt-variánsát is. A DTC-k kiváló prognózissal rendelkeznek, és szerencsére képviselik a pajzsmirigyrákok többségét. A PTC-k és a follikuláris pajzsmirigyrákok az összes pajzsmirigy rosszindulatú daganat 88, illetve 8% -át képviselik. A medulláris pajzsmirigyrák neuroendokrin C-sejtekből származik, és jó prognózisa van. Az anaplasztikus karcinóma egy agresszív, differenciálatlan daganat, amely általában az időseket érinti, és általában rosszabb a prognózisa.
A képalkotás szerepe
A DTC-k elsődleges kezelési módja a műtét. A teljes pajzsmirigy-eltávolítási radioaktív jód (RAI) utáni abláció opció, különösen távoli áttétben, 4 cm-nél nagyobb daganatokban vagy extra-pajzsmirigybetegségben szenvedő betegeknél. Az ultrahangvizsgálat általában megfelelő az elsődleges daganatok és a nyaki nyirokcsomók értékelésében. A műtét előtti keresztmetszeti képalkotás CT-vel vagy MRI-vel javallt, ha aggodalom merül fel a helyi invázió miatt, amely megváltoztathatja a beteg stádiumát, valamint a műtéti megközelítést (4., 55. és 6. ábra) 6). Néhány pajzsmirigy primer lehet kicsi, diffúz vagy multifokális, ezért okkult lehet a képalkotás során (4. ábra).
Ismert pajzsmirigy-rosszindulatú daganatokban szenvedő betegeknél a nem fokozott vizsgálatot részesítik előnyben, mivel a szabad jodidkontrasztos anyag nem kívánatos interferenciája az I-131 pajzsmirigy-jodid felvételével 6-8 hétig vagy tovább. Ez hátrányosan befolyásolná e betegek kezelését azáltal, hogy a diagnosztikus pajzsmirigy szcintigráfiát és a radiojód ablációt 2–6 hónapig késlelteti a DTC-ben szenvedő betegeknél.
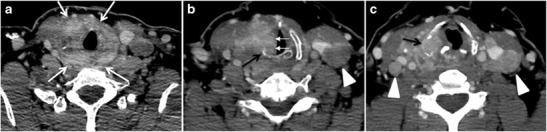
A radiológusnak értékelnie kell a pajzsmirigyet lefedő központi struktúrákat, beleértve a légcsövet, a nyelőcsövet, a gégét és a garatot, valamint a visszatérő gégeideget. Az invázió gyanúja merül fel, ha a pajzsmirigy tömege több mint 180 fokkal eléri a légutat vagy a nyelőcsövet. A luminális deformitás, a nyálkahártya megvastagodása és a nyálkahártya fokális szabálytalansága az invázió specifikusabb mutatói. A tracheoesophagealis horony zsírsíkjainak eltörlése három axiális képen és a hangszalag bénulás jelei a gége idegének visszatérő invázióját jelzik. Ezen központi struktúrák inváziója megfelel a T4a betegség kritériumainak (5. és 6. ábra) 6).
Az artériás invázió a T4b betegség, amely kizárhatja a gyógyító műtétet. Az artériák több mint 180 fokos behatolása invázióra utal, azonban az artéria deformitása vagy szűkülete sokkal gyanúsabb az invázióra. A nyaki artéria a leggyakrabban érintett artéria; ugyanakkor a mediastinalis ereket is meg kell vizsgálni. A carotis artéria vagy a mediastinalis erek 270 foknál hosszabb bekebelezése valószínűleg nem lesz reszekálható. Másrészt a belső nyaki véna elzáródása vagy kiürülése invázió nélkül is előfordulhat, és nem befolyásolja a műtéti reszekcióképességet vagy a stádiumot. A heveder izomzatának aszimmetriája és a daganat a külső felületével ütközik az invázió jelei. A csigolya előtti izomzat inváziója azonban nagyobb kihívást jelent, mivel egy nagy elváltozás invázió nélkül képes az izmot összenyomni (5. és 6. ábra) 6).
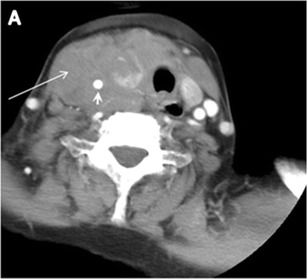
4. ábra: 45 éves férfi beteg elülső mediastinalis metasztatikus PTC elváltozásokkal és okkult primer képalkotással. A reszektált pajzsmirigy szövettani vizsgálata a PTC mikrofókuszait tárta fel; a legnagyobb, az isthmusban, 4 mm volt. a pajzsmirigy keresztirányú szürkeárnyalatos ultrahangja normál echogenitású és méretű homogén mirigyet mutat be. Nincs fokális elváltozás vagy mikro-meszesedés. b A PET / CT vizsgálat részeként kapott nem fokozott CT-vizsgálat heterogén, nagy, viszonylag sűrű elülső mediastinalis tömeget (fehér nyíl) és perifériás meszesedést mutat (nyílhegyek). A pajzsmirigy CT megjelenése normális, nincs rendellenes FDG felvétel (nem látható).
6. ábra: 61 éves nőbeteg, lokálisan agresszív PTC-vel. A nyak fokozott axiális CT-vizsgálata heterogén infiltratív pajzsmirigy-tömeget mutat. Ez a tömeg diffúzan magában foglalja az egész mirigyet, és kétoldalas tracheoesophagealis barázdák (fehér nyilak) bevonásával kerületi kerületbe foglalja a légcsövet. b, c További axiális koponyaképek jobb krikoid porc pusztulást mutatnak (fekete nyilak b), jobb pajzsmirigy porc pusztulást (fekete nyíl a c), jobb hangszalag bénulást (fehér nyilak b) és kétoldali nyaki nyirok lymphadenopathiát (nyílhegyek) mutatnak.
Végül ki kell zárni az áttétképződés lehetőségét. A PTC-k és a medulláris pajzsmirigyrák általában áttétet adnak a regionális nyirokcsomókba. Az AJCC / UICC TNM stádiumrendszer szerint a nodális stádiumot hely szerint osztályozzák: az N1a a VI szintű csomópont érintettségét jelzi, beleértve a paratrachealis csomópontokat; Az N1b egy- vagy kétoldali laterális méhnyak-csomóbetegséget vagy felsőbb mediastinalis csomóbetegséget jelez (4., 55. és 6. ábra) 6).
A follikuláris karcinómák hematogén terjedésének incidenciája 21–33%, a PTC-ké pedig 2–14%. Medulláris pajzsmirigyrákban és anaplasztikus pajzsmirigyrákban távoli metasztázisról számoltak be a betegek 25% -ában, illetve 40% -ában. A DTC-kből származó távoli áttétek általában kedvezőbb prognózissal rendelkeznek. A távoli metasztatikus betegség évekkel a megjelenés után megjelenhet. Ezért a távoli áttétek képalkotását általában anaplasztikus pajzsmirigyrák esetén operáció előtt és a diagnosztikai hibakódok után műtét után végzik. A DTC távoli áttétek helyei közé tartozik a tüdő (50%), a csont (25%), a tüdő és a csont (20%), majd más helyek következnek (5%).
Ismétlődés
A pajzsmirigyrák megismétlődésének mértéke 7% és 14% között mozog. A kiújulást általában a betegség kezdeti diagnózisát követő első évtizedben észlelik. A nagy nyirokcsomó-metasztázis a pajzsmirigyrák megismétlődésének legerősebb előrejelzője. A visszatérő betegség kezelés utáni felügyelete a rák típusától és a stádiumtól függ. A DTC-ben szenvedő betegeket általában teljes pajzsmirigy-eltávolítással és RAI-ablációval kezelik. A betegeknél a RAI abláció után 6–12 hónappal kiindulási nyaki USA-értékelést kell végezni, majd periodikusan, a beteg visszatérő betegség kockázatától és a tiroglobulin (Tg) státusától függően. Az első posztoperatív RAI abláció után nincs szükség további RAI képalkotásra, ha a páciens normál nyaki US-val rendelkezik, a TSH-stimuláció alatt nem észlelhető Tg-szint és negatív antitiroglobulin (TgAb). Az éves nyak-US FNA-val vagy anélkül, a szérum Tg és a szérum TgAb mérésével együtt általában elegendő a betegek kezelés utáni megfigyeléséhez. Ezenkívül az éves USA megfelelő a medulláris rákban és normális kalcitonin szintben szenvedő betegeknél.
A pozitív anatómiai képalkotás valószínűsége nagyobb, ha a szérum Tg értéke> 10 ng / ml. A diagnosztikus CT-vizsgálat további értéket ad a nyakának US-nak a központi rekesz makro-metasztázisainak észlelésében a mediastinumban és a retro-trachealis területen. Az Amerikai Pajzsmirigy Szövetség legutóbbi irányelvei szerint a felső mellkas és a nyak CT-vizsgálatát IV kontrasztdal kell elvégezni, ha: 1) a nyak US nem megfelelő a lehetséges lokális csomóbetegségek (magas Tg, negatív nyakú US és RAI képalkotás) megjelenítésében; 2) az USA nem képes a betegség teljes körvonalazására, mint például a terjedelmes visszatérő csomóbetegség esetében; vagy 3) a lehetséges visszatérő invazív betegség értékelésére van szükség (7., 88. és 9. ábra) .9). A CT a legérzékenyebb diagnosztikai eszköz a pulmonalis mikro-metasztázisok kimutatására is. A nyaki USA számos olyan jellemzője, amelyet a betegség megismétlődésének szuggesztív jeleinek tekintenek, a CT-vizsgálatra is alkalmazhatók. Ezek a jelek magukban foglalhatják a pajzsmirigy ágyában található jelentős lekerekített csomókat, finom meszesedéseket vagy cisztás változásokat.
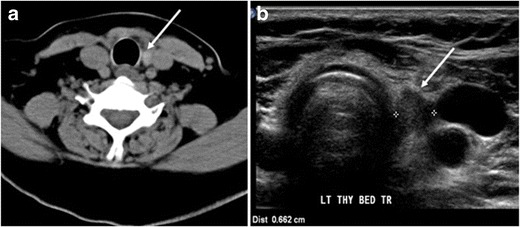
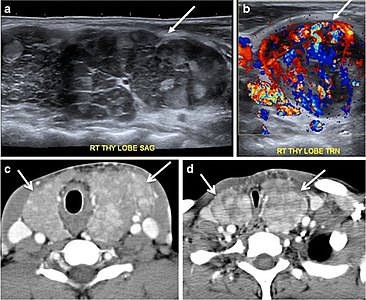
7. ábra: Egy 51 éves nőbeteg teljes pajzsmirigy-eltávolítást végez a PTC-ben, megemelkedett tiroglobulin-méréssel. A nyak axiális, nem fokozott CT-vizsgálata a pajzsmirigyágy szintjén jól körülhatárolt, lekerekített, homogén sűrűségű lágy szövetet mutat a légcső és a bal belső jugularis véna között (fehér nyíl). b A nyak keresztirányú ultrahangos képe jól körülhatárolható, homogén, hipoechoikus lágyrész-csomót mutat, amelynek mérete 6 mm (fehér nyíl), és nincs kimutatott mikrokalcifikáció. A biopszia túlnyomórészt normál pajzsmirigy-szövetet mutatott, PTC mikrofókuszokkal.
8. ábra: Egy 48 éves férfi beteg teljes pajzsmirigy-eltávolítást végez, PTC-vel visszatérve. a nyak keresztirányú szürkeárnyalatos ultrahangja a bal pajzsmirigyágy heterogén, túlnyomórészt hipoekóikus szabálytalan elváltozását meszesedéssel mutatja (fehér nyíl). b A nyak teljes testszkennelésének 123-as pontképe a kóros radiotracer felvétel fókuszát mutatja a bal pajzsmirigyágyon (fekete nyilak) az annotált markerek között. c A nyak fokozott axiális CT-vizsgálata kimutatja, hogy fokozódik a bal oldali pajzsmirigyágy tömege (fehér nyíl), meszesedés nélkül. Az elváltozás tömegesen befolyásolja a nyelőcsövet (fekete nyíl), és elválaszthatatlan a légcsőtől.
9. ábra: Pajzsmirigy-ágyban perzisztáló PTC-vel rendelkező 58 éves férfi beteg, hypervascularis nodalis áttétekkel. a – c keresztirányú szürkeárnyalatos és színes Doppler-nyaki ultrahang hipoehoikus lágyrészeket mutat be a bal pajzsmirigy-ágyban (fehér nyíl az a-ban). A 2. és a 3. szinten heterogén megnagyobbodott nyirokcsomók vannak, jelentősen megnövekedett vaszkularitással (b és c fehér nyíl). d – f A nyak fokozott axiális CT-képei 2,7 × 1,4 cm-es hypodense lágyrész elváltozást mutatnak a bal nyaki hüvely előtt (fehér nyíl). Vannak baloldali fokozó rendellenes és megnagyobbodott nyirokcsomók a nyaki 2. és 3. szinten (fekete nyilak).
A megnövekedett tiroglobulin negatív nyakú US és jód teljes test szcintigráfiával (WBS) rendelkező esetekben a fluorodeoxi-glükóz (FDG) pozitron emissziós tomográfia (PET) a következő választott mód. A differenciált pajzsmirigyrák általában lelkes FDG-PET felvételt és negatív radiojód vizsgálatot mutat, általában nem reagál a RAI terápiára, és rosszabb a prognózisa. A kutatási szakirodalomban még nincs egyetértés arról, hogy keresztmetszeti képalkotást (CT vagy MRI) vagy 18FDG-PET / CT vizsgálatot kell-e végrehajtani az első vonalbeli képalkotási módként az ilyen betegek esetében. Úgy gondolták, hogy a fokozott CT-vizsgálat érzékenyebb a nyirokcsomó-áttétek kimutatására. Ennek ellenére a modern PET / CT berendezéseket használó vizsgálatok ugyanolyan megbízhatóak, mint egy megfelelő rutin szakaszos CT vizsgálat. Számos elváltozás található a 18FDG-PET / CT szkennelésen, a IV kontraszt injekció hiánya ellenére. Azonban a helyi kiújulás versus nyirokcsomó áttétek közötti differenciálás és az aerodigesztív tengely vagy az érrendszer közvetlen érintettségének kimutatása IV-es kontraszt beadása hiányában technikailag nem lehetséges. Ezen okok miatt a kiterjedt betegségben szenvedő betegek többségénél a 18FDG-PET / CT alkalmazását kontraszt alkalmazásával kell mérlegelni.
Metasztázis a pajzsmirigyben
A pajzsmirigy áttétje ritka, és a biopsziás pajzsmirigy rosszindulatú daganatai 5,5% -át képviseli. Általában az emlőről, a vesesejtről, a tüdőről, a melanomáról és a vastagbélről származó rákos megbetegedéseknél fordul elő. Közvetlen invázióról számoltak be a szomszédos struktúrákból, mint például a garat, a gége, a légcső vagy a nyelőcső (10. ábra). Az áttétes betegségnek nem specifikus megjelenése van.
Az ITN jelenléte más ismert rosszindulatú daganatos betegeknél gyakori klinikai probléma, ellentmondásos kezelési irányelvekkel. Wilhelm és mtsai. 41 olyan beteget követett, akiknél ismert volt a pajzsmirigyen kívüli rosszindulatú daganat és az ITN-ek; Közülük 35 teljesítette a biopszia kritériumát (csomópont ≥ 1 cm). A patológia négy papilláris pajzsmirigyrákot és öt mikropapilláris pajzsmirigyrákot tárt fel. Csak két áttétes rákot fedeztek fel. A klinikai anamnézis (a sugárzás története, életkor, endokrin szindrómák), a TSH, a csomóméret és a szonográfiai jellemzők fontosak annak meghatározásához, hogy mely csomókat kell követni vagy biopsziát végezni. A meglévő irányelvek azonban nem foglalkoznak konkrétan azzal, hogy miként lehet megközelíteni a CT-vizsgálatok során detektált ITN-eket egy ilyen speciális betegcsoportban.
Pajzsmirigy limfóma
A pajzsmirigy limfóma a pajzsmirigy rosszindulatú daganatainak körülbelül 5% -át képviseli. A non-Hodgkin-limfóma a leggyakoribb típus, és másodlagos lehet a generalizált limfóma vagy az elsődleges daganat szempontjából. Az elsődleges pajzsmirigy limfóma általában Hashimoto pajzsmirigy-gyulladásával áll fenn. Kontrasztos és anélkül végzett CT-felvételeken a limfómák általában alacsony csillapítási értékekkel rendelkeznek. A pajzsmirigy limfómák változó megjelenésűek és többnyire egyedüli tömegként (80%) nyilvánulnak meg. Megnyilvánulhatnak több csomóként (15% és 20% között) vagy terjedelmes tömegként, amely az egész mirigyet pótló pajzsmirigy-hosszabbítással helyettesíti (11. és 12. ábra) .12). A nyaki lymphadenopathia jelenléte alátámasztja ezt a diagnózist. Bár nem gyakori, daganatokrózisról számoltak be.
11. ábra: Pajzsmirigy non-Hodgkin nagy B-sejtes lymphoma 66 éves nőbetegnél. axiálisan fokozott nyaki CT-vizsgálat a bal pajzsmirigy lebenyét és az isthust homogénen hipodenzív és minimálisan növelő tömeget (fehér nyilak) mutatja. Ez a sérülés behatol a prevertebrális izmokba (fekete nyilak). Vegye figyelembe a megnövekedett V szintű nyirokcsomókat (fehér nyílhegyek). b A kezelés utáni képen a bal pajzsmirigy infiltratív tömegének nagysága és tömeghatása jelentősen csökken, a bal nyaki lymphadenopathia majdnem teljes feloldásával.
12. ábra Diffúz pajzsmirigy nagy B-sejtes lymphoma 79 éves nőbetegnél. axiálisan fokozott nyaki CT-vizsgálat homogén hipodenzitást mutat, és minimálisan növeli a pajzsmirigy szorzatába nyúló, jobb oldali pajzsmirigy szilárd tömegét (hosszú fehér nyíl). Befogja a jobb nyaki artériát (rövid fehér nyíl), és a légcsövet és a nyelőcsövet bal oldalra tolja.
Golyva
A golyva a pajzsmirigy rendellenes proliferációja, amely multi-nodularis, uni-nodularis vagy non-nodularis diffúz mirigy-megnagyobbodásként nyilvánul meg. A golyva szilárd mátrixból, kolloid cisztákból, vérkészítményekből, meszesedésből és fibrózisból áll, és ez a heterogenitás változó megjelenéshez vezethet a CT-vizsgálat során (13., 1414. és 15. ábra) 15). USA érzékenyebben értékeli a pajzsmirigy csomóit egy golyván belül; a tüneti golyva azonban műtéti kezelést igényelhet teljes pajzsmirigy-eltávolítással, és ebben az esetben a CT további szerepet játszik a preoperatív értékelésben. A golyva preoperatív értékelése során végzett CT-vizsgálat vizsgálatának sajátos szempontjai a kiterjesztés, a tömeghatás és a rosszindulatú daganat gyanús tulajdonságai.
13. ábra: 27 éves nőbeteg, akiről ismert, hogy golyvája van. a, b A nyak axiális és sagittális fokozott CT-képei heterogén módon megnövekedett, megnagyobbodott pajzsmirigyet mutatnak szétszórt meszesedésekkel (fehér nyíl), cisztás elváltozásokkal és jelentős retro-sternalis kiterjesztéssel (fekete csillagok). Nincs lymphadenopathia vagy jelentős légutak szűkülete.
14. ábra. Egy 19 éves férfi páciensről ismert, hogy sok noduláris golyva és FNA-ja van, és amely Hashimoto pajzsmirigy-gyulladását mutatja. a, b Nyaki és keresztirányú szürkeárnyalatos és színes nyaki Doppler-ultrahang hipoechoikusan megnagyobbodott jobb pajzsmirigylebenyt mutat, kis hiperechoikus regeneratív csomókkal és markáns hipervaszkularitással (fehér nyilak). c, d A nyak fokozott axiális CT-képei heterogén módon megnövekedett és megnagyobbodott pajzsmirigyet mutatnak, a bal oldali résznél jobb bal lebeny mellett a légcső jelentősen beszűkült.
15. ábra: 33 éves nőbeteg, akinek nyaki duzzanata és fájdalma volt, majd később Hashimoto pajzsmirigy-gyulladását diagnosztizálták nála. a nyak axiálisan továbbfejlesztett CT-vizsgálata a pajzsmirigy, különösen az isthmus (fehér nyíl) minimális diffúz megnagyobbodását mutatja. b A nyak keresztirányú szürkeárnyalatos ultrahangja 8,6 mm-es heterogén módon megnagyobbodott pajzsmirigyet és megvastagodott isthmust mutat be.
A rosszindulatú daganatok együtt élhetnek a golyván, és a CT-vizsgálat nyomot adhat, ha kóros nyaki nyirokcsomók vannak és / vagy invázió jelei vannak. A retrosternális kiterjesztés (15. ábra) befolyásolhatja a műtéti megközelítést, mivel kisebb mértékben részleges vagy teljes szternotómiára lehet szükség a teljes reszekció megkönnyítése érdekében. Ezért a retrosternális kiterjedés távolságát a szegycsonktól egy szagittális képen kell megmérni.
Az értelmező radiológusnak le kell írnia a tömeghatást, részletesen bemutatva a központi struktúrák elmozdulásának mértékét és irányát, beleértve a légcsövet, a nyelőcsövet, a gégét és a garatot. Figyelmet kell fordítani a golyva és a pajzsmirigyet közvetlenül körülvevő struktúrák felső részére, ideértve a neuro-vaszkuláris struktúrákat, a retrofaringeális és a csigolya előtti tereket. A jelentéstevő radiológusnak értékelnie kell a hangszalagokat a szimmetria és a hangszalagbénulás jelei szempontjából.
Gyulladásos elváltozások
A gyulladásos pajzsmirigy-rendellenességek közé tartozik az akut fertőző pajzsmirigy-gyulladás, a Hashimoto-féle pajzsmirigy-gyulladás, a Riedel-féle pajzsmirigy-gyulladás és a granulomás pajzsmirigy-gyulladás (de Quervain-féle). Hashimoto pajzsmirigy-gyulladása a lymphoma és a papilláris pajzsmirigyrák megnövekedett kockázatával jár. A thyreoiditis CT-vizsgálata nem specifikus és változó (14., 1515. és 16. ábra) 16). A pajzsmirigy nagyon magas jódkoncentrációval rendelkezik, ami magas CT-csillapítást eredményez (80–100 Hounsfield-egység). A pajzsmirigygyulladás jelenlétét diffúzan megnagyobbodott és hipo-csillapító (körülbelül 45 Hounsfield-egységnyi) pajzsmirigy sugallhatja. Ennek oka valószínűleg a follikuláris sejtek pusztulása és a pajzsmirigy jódkoncentrációjának csökkenése. Jellemzően jelentős homogén javulás várható. Ezért a pajzsmirigy mérsékelt fokozása pajzsmirigy-gyulladás esetén diffúz gyulladásos folyamatra utal. Elengedhetetlen, hogy ezt klinikailag korrelálják a pajzsmirigyfunkciós teszttel és a szérum autoantitest szinttel.

Méhen kívüli szövet / mirigy
Az embriogenezis során a kétkaréjos pajzsmirigy alacsonyabban vándorol a nyelv foramen cecumából az alsó nyakba. Kezdetben a pajzsmirigy primordium az első hyoid csont elé halad, mielőtt a hyoid csonthoz képest hátul és alul haladna. Ezután folytatja leereszkedését a nyak infra-hyoid részébe, a légcső elé, a pajzsmirigy porcjába és a pajzsmirigy membránjába. Bármely pajzsmirigy-maradvány az ereszkedés során méhen kívüli pajzsmirigyek kialakulásához vezethet. A pajzsmirigyrák, a pajzsmirigy-gyulladás és a golyva bármely méhen kívüli pajzsmirigy-szövetben kialakulhat.
A technécium-99 m (Tc99m) segítségével végzett pajzsmirigy-vizsgálat fontos szerepet játszik az ortotóp és méhen kívüli pajzsmirigy szövetek kimutatásában. A CT és az USA egyaránt segíthet kimutatni a méhen kívüli szöveteket, amikor egy elváltozás demonstrálja a pajzsmirigy szövetének képalkotó és javító jellemzőit. A normálisan elhelyezett pajzsmirigy hiánya az Egyesült Államokban és a CT-vizsgálatokban is alátámasztja a diagnózist. Ezenkívül az Egyesült Államok irányíthatja az FNA-t a pajzsmirigy elváltozásának citológiai igazolására. A méhen kívüli pajzsmirigyszövet jól körülírt, homogén, erősen csillapító tömegként jelenik meg a szomszédos izmokhoz képest. Normális esetben a jódos kontraszt beadását követően lelkesen fokozódik.
A méhen kívüli pajzsmirigy szövet kimutatható a foramen cecum közelében lévő nyelvben (90%) és a középvonal mentén a pajzsmirigy szorosa és a hátsó nyelv, az oldalsó nyak, a mediastinum és a szájüreg között. A leggyakoribb hely a nyelv alapja (16., 1717. és 18. ábra) .18). Az esetek 70% -ában a méhen kívüli pajzsmirigy az egyetlen funkcionális pajzsmirigy-szövet, amely jelen van a testben (18. ábra).
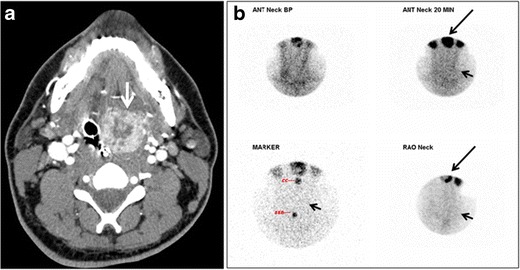
17. ábra Méhen kívüli pajzsmirigy a bal parotid mirigyben, tapintható bal parotid tömeggel egy 69 éves férfi betegben. a, b Az axiális és koronális fokozott nyaki CT-vizsgálat jól meghatározott homogén fokozó tömeget (fehér nyilakat) mutat a bal parotid mirigyben, megmaradt környező zsírsíkokkal. Ez azt is mutatja, hogy a pajzsmirigy normál helyzetben van az alsó nyakban. c Az 5 mCi-vel beadott Tc99m-Pertechnetate 20 perccel készült képe a nyomjelző normál pajzsmirigyfelvételét és fiziológiai felvételt mutatja a nyálmirigyekben (rövid fekete nyíl). A bal oldali parotid / submandibularis régióban a kóros nyomjelzők felhalmozódásának különös fókusza van. A beteg citromlevet kapott, nyilvánvalóan normálisan kimossa a nyálmirigyeket, és relatív retenciót kapott e rendellenes fókusz (hosszú fekete nyíl).
18. ábra Linguláris pajzsmirigy egy 33 éves férfiban, akinek oropharyngealis vérzése volt. axiálisan fokozott nyaki CT-vizsgálat a mandibula szintjén 3 × 3 × 3,4 cm-es kerek, részben jól körülhatárolt, heterogén módon fokozó elváltozást mutat (fehér nyíl). Főleg az oropharynx bal oldalán és bizonyos mértékben a nyelv tövének középső részén található. A pajzsmirigy normális volt (nem látható). b A Tc99m-Pertechnetate injekció beadása után 20 perccel készített elülső arc és nyak képe a pajzsmirigy radiotracerjének hiányát mutatja a pajzsmirigy anatómiai helyzetében (fekete rövid nyilak). Van egy megnövekedett felvételi terület (hosszú fekete nyilak), amely megfelel a CT-felvételen azonosított hátsó nyelvtömegnek.
Az ortotópos középvonal helyére néző laterális méhen kívüli pajzsmirigy szövet ritka. Ennek a ritka entitásnak a pontos anatómiai meghatározásáról az irodalom foglalkozik. A félreértések elkerülése érdekében egyes szerzők laterális nyaki méhen kívüli pajzsmirigyt határoznak meg úgy, hogy a pajzsmirigy bármely szövete felszínes a heveder izmainak, középvonal folytonosság nélkül. A laterális pajzsmirigy-ektópiás esetek többségét a pánt izmokhoz szorosan kapcsolódó elváltozásokként jelentették. Kevés esetről számoltak be méhen kívüli laterális pajzsmirigy szövetekről a submandibularis régióban, a jugulodigastricus régióban vagy a fültőmirigy anyagában (17. ábra).
A laterális méhen kívüli pajzsmirigy szövet eredete nem teljesen ismert. Noha ez ellentmondásos, egyes szerzők azt sugallják, hogy az laterális pajzsmirigy anlagénből (ultimobranchialis testek) származhatott, amelyek a caudalis vándorlás során nem egyesültek a medián anlaggal.
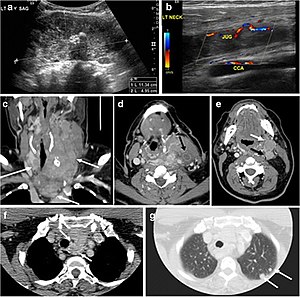
A thyroglossalis csatorna ciszta (TDC) egy csatorna maradvány a foramen cecum és a pajzsmirigy isthmus között. A legtöbb TDC a hyoid csont alatt és a középvonalban helyezkedik el. Minél caudalisabb a ciszta, annál valószínűbb, hogy 2 cm-en belül lesz a középvonaltól (19. és 20. ábra) .20). CT-felvételen a TDC a folyadék csillapításának jól körülhatárolt, vékony falú területének tűnik. A ciszta fala vastagabbá válhat, a jelenlegi vagy korábbi fertőzésre utaló fokozó peremmel. Ezeket a cisztákat vérzés, fertőzés vagy rosszindulatú daganat bonyolíthatja. Ezért az Egyesült Államokban és a CT-ben megjelenő megjelenésük tartalmuktól függően változhat. A TDC-n belüli nodularis javításnak további munkát kell kezdeményeznie a rosszindulatú daganat kizárása érdekében (21. ábra). Ezeknek a gyanús noduláris területeknek az USA által irányított FNA-ja megfelelő következő diagnosztikai lépésnek tekinthető, figyelembe véve a hamis negatív eredmények magas arányát.
19. ábra: Régóta fertőzött thyroglossalis csatorna ciszta egy 29 éves férfi betegben. a középvonalban, közvetlenül a pajzsmirigy szintje felett, keresztirányú szürkeárnyalatos ultrahang mutat ovális cisztás elváltozást, belső visszhangokkal (fehér nyilak) és hátsó javítással (nyílhegyek). b A haránt színű Doppler ultrahang a perifériás áramlást mutatja (fehér nyíl). c Axiálisan fokozott nyaki CT-vizsgálat a pajzsmirigy porcjának szintjén kissé középvonalon kívüli, jól körülhatárolható, homogén cisztás elváltozást mutat be a bal heveder izomba ágyazva, perifériás javítással (fehér nyíl). Nem mutat meszesedést vagy belső javulást. A pajzsmirigy normális volt (nem látható).
20. ábra: Ismétlődő / maradék thyroglossalis csatorna ciszta egy 39 éves férfi betegnél. A thyroglossalis csatorna ciszta első reszekciója a Hurthle sejt típusú pajzsmirigyrák szövettani kórszövettani bizonyítékát mutatta. A második reszekció azonban krónikus gyulladás jeleit mutatta, rosszindulatú sejtek nélkül. a, b A megnövelt axiális és sagittalis nyak CT-vizsgálatok a nyelv alapjából eredő, egyrészt részlegesen reszektált hyoid csonton átnyúló egyoldali cisztás elváltozást mutatnak. Ennek a cisztás elváltozásnak van egy perifériát fokozó fala, amely vastagabbá válik a műtéti helyen a környező zsírszálak kialakulásához kapcsolódó alsóbbrendű aspektusa felett (fehér nyíl). Nincsenek belső elválasztások, csomók vagy tömegek, vagy meszesedések. c Az erő keresztmetszete A subplementális területen végzett Doppler-ultrahang cisztás elváltozást és belső törmeléket mutat be észlelt belső vaszkularitás nélkül.
21. ábra: Papilláris pajzsmirigy-karcinóma, amely egy 28 éves férfi tiroglossális csatorna-cisztájából származik. axiálisan továbbfejlesztett CT-vizsgálat nagy komplex cisztás elváltozást (fehér nyilakat) mutat a hyoid csont elülső aspektusához tapadva. Javuló falfestménye van, szilárd csomók és meszesedések (fekete nyilak). Nincs nyaki lymphadenopathia. b Az axiális rövid tau inverzió helyreállítási (STIR) MRI kép ugyanazon a szint közelében nagy jelintenzitású (hosszú fehér nyilak) komplex elváltozást mutat szilárd fali csomókkal (rövid fehér nyíl). c Az axiális zsírral telített T1 MRI kép kontraszt utáni beadása a komplex cisztás elváltozást mutatja vastag, fokozó falral (hosszú fehér nyilak) és javító falfestékkel (rövid, fehér nyilak).
Pajzsmirigyen belüli mellékpajzsmirigy adenoma
A mellékpajzsmirigy adenoma (PA) a primer hyperparathyreosis leggyakoribb oka. A méhen kívüli mellékpajzsmirigy adenoma ritka. A harmadik és a negyedik garatzsák a mellékpajzsmirigy szöveteinek embriológiai eredetét képviseli, és az ektópiás mellékpajzsmirigy adenoma végül bárhol kialakulhat migrációs folyamatuk során. Az elsődleges hyperparathyreosisban szenvedő betegek nagy retrospektív vizsgálatában az esetek 0,7% -ában PA-t észleltek a pajzsmirigy intra-lokációjában. 202 méhen kívüli PA-ból származó másik retrospektív elemzés során az esetek 18% -ában intra-pajzsmirigy-elhelyezkedést találtak. A pajzsmirigyen belüli mellékpajzsmirigy adenómák utánozzák a pajzsmirigy csomópontjait a CT-vizsgálatok során, és akár pajzsmirigy-jódvizsgálaton is felvételt mutathatnak. Összefüggés szükséges a laboratóriumi munkával, beleértve a szérum mellékpajzsmirigy-hormon és a kalciumszint mérését. Ezenkívül az értékelő radiológusnak meg kell keresnie a hyperparathyreosis radiológiai megnyilvánulásait, például az osteopeniát, a csontreszorpciót és a barna daganatokat (22. ábra).

Nem meggyőző Tc99m Sestamibi és nyaki amerikai képalkotás esetén az FNA biopszia FNA-iPTH (intakt mellékpajzsmirigy hormon) mérésével egyszerre szolgáltathat biokémiai és citológiai bizonyítékokat. A megnövekedett FNA-iPTH-mérést a szérum iPTH-hoz képest pozitívnak és diagnosztizálónak tekintik a mellékpajzsmirigy adenoma szempontjából.
Következtetés
A pajzsmirigy rendellenességek gyakoriak, és általában nem specifikusan jelennek meg a CT-vizsgálatokon. A nyak CT-vizsgálatának értékelésekor gyakran előforduló megállapítások a pajzsmirigy csomók, a mirigy megnagyobbodása és a meszesedések.
Az ITN-ek kezelése számos tényezőtől függ, beleértve a göbök méretét, a beteg életkorát, általános egészségi állapotát, valamint gyanús tulajdonságok, például limfadenopathia és / vagy a szomszédos struktúrák inváziójának meglétét vagy hiányát.
A CT-vizsgálat további fontos információkat nyújt a rák helyi kiterjedésével vagy a tömeges hatás jelenlétével kapcsolatban, és hasznos a visszatérő betegség értékelésében. Ezenkívül a CT-vizsgálat döntő szerepet játszik a preoperatív értékelésben és a preoperatív műtéti tervezésben a tüneti golyvával küzdő betegeknél.