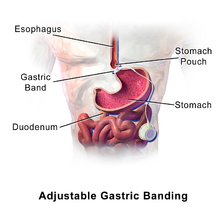
Állítható gyomorsáv - Adjustable gastric band
| Állítható gyomorsáv | |
|---|---|
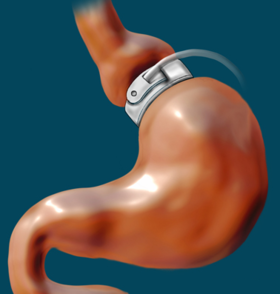 Állítható gyomorsáv diagramja
| |
| Más nevek | Lap zenekar |
| ICD-9-CM | 44,95 |
A laparoszkópos állítható gyomorgyűrű , gyakran nevezik egy kétpontos-band , A sávot , vagy LAGB , egy felfújható szilikon eszköz köré a felső része a gyomor kezelésére elhízás , célja, hogy csökkentse az élelmiszer-fogyasztás.
Az állítható gyomorsáv -műtét példája a bariatrikus műtétnek, amelyet elhízott betegeknek terveztek, testtömeg -indexük (BMI) 40 vagy annál magasabb - vagy 35 és 40 között azoknál a betegeknél, akiknek bizonyos társbetegségei javulnak a súlycsökkenéssel , mint pl. többek között alvási apnoe , cukorbetegség , osteoarthritis , GERD , magas vérnyomás (magas vérnyomás) vagy metabolikus szindróma .
2011 februárjában az Egyesült Államok Élelmiszer- és Gyógyszerügyi Hivatala (FDA) kiterjesztette az állítható gyomorsávok jóváhagyását a 30 és 40 közötti BMI-értékű betegekre, és egy súlyfüggő egészségügyi állapotra, például cukorbetegségre vagy magas vérnyomásra. Az állítható gyomorsáv azonban csak más módszerek, például étrend és testmozgás kipróbálása után használható.
Működési elv
A felfújható szalagot a gyomor felső része köré helyezzük, hogy kisebb gyomortáskát hozzunk létre. Ez lelassítja és korlátozza az egyszerre elfogyasztható élelmiszer mennyiségét, ezáltal lehetőséget adva a jóllakottság érzésének az YY (PYY) peptid felszabadulásával . Nem csökkenti a gyomor kiürülési idejét. Az egyén tartós fogyást ér el, ha egészséges táplálkozási lehetőségeket választ, korlátozza az étkezést és a térfogatot, csökkenti az étvágyat és az étel előrehaladását a gyomor felső részétől az alsó részig .
Az American Society for Metabolic Bariatric Surgery szerint a bariatrikus sebészet nem könnyű lehetőség az elhízásban szenvedők számára. Ez drasztikus lépés, és magában hordozza a szokásos fájdalmat és kockázatokat minden nagyobb gyomor -bélrendszeri műtétnél.
A gyomorkötés azonban a legkevésbé invazív műtét a maga nemében, és teljesen visszafordítható, egy másik "kulcslyuk" műtéttel . A gyomorkötést laparoszkópos műtéttel végzik, és általában rövidebb kórházi tartózkodást, gyorsabb gyógyulást, kisebb hegeket és kevesebb fájdalmat eredményez, mint a nyílt sebészeti beavatkozások. Mivel a gyomor egyetlen részét sem tűzik vagy távolítják el, és a beteg belek nem kerülnek átirányításra, továbbra is normálisan tudják felszívni a tápanyagokat. A gyomorsávok teljes mértékben biokompatibilis anyagokból készülnek, így képesek a beteg testében maradni anélkül, hogy kárt okoznának.
Azonban nem minden beteg alkalmas laparoszkópiára. A rendkívül elhízott, korábban hasi műtéten átesett vagy bonyolult egészségügyi problémákkal küzdő betegeknek nyitott megközelítésre van szükségük.
Elhelyezés laparoszkópos műtéttel
Az állítható gyomorsáv sebészeti behelyezését gyakran ölszalag -eljárásnak vagy szalag elhelyezésnek nevezik . Először egy kis bemetszést (általában kevesebb, mint 1,25 cm vagy 0,5 hüvelyk) végeznek a köldök közelében . Szén -dioxidot (a szervezetben természetes módon előforduló gáz) vezetnek be a hasba , hogy munkaterületet hozzon létre a sebész számára. Ezután egy kis laparoszkópos kamerát helyeznek a hasi metszésen keresztül. A kamera egy képet küld a gyomorról és a hasüregről egy videomonitorra . A sebésznek jó rálátása van a hasüreg kulcsszerkezeteire. Néhány további apró bemetszést végeznek a hasban. A sebész figyeli a videomonitorot, és ezeken a kis bemetszéseken dolgozik, hosszú fogantyúkkal ellátott műszerek segítségével az eljárás befejezéséhez. A sebész kisméretű, kör alakú alagutat hoz létre a gyomor mögött, beilleszti a gyomorsávot az alagútba, és rögzíti a szalagot a gyomor körül.
A laparoszkópos (minimálisan invazív) bariatrikus sebészeti betegek klinikai vizsgálatai azt találták, hogy jobban érzik magukat, több időt töltenek szabadidős és fizikai tevékenységekkel, előnyt élveznek a megnövekedett termelékenység és a gazdasági lehetőségek, és nagyobb az önbizalmuk, mint a műtét előtt.
Mechanika
A szalag elhelyezése egy kis tasakot hoz létre a gyomor tetején. Ez a tasak körülbelül fél csésze ételt tartalmaz, míg a tipikus gyomor körülbelül 6 csésze ételt tartalmaz. A tasak gyorsan megtelik élelemmel, és a szalag lelassítja az étel áthaladását a tasakból a gyomor alsó részébe. Mivel a gyomor felső része tele van, az üzenet az agynak az, hogy az egész gyomor tele van, és ez az érzés segít abban, hogy a személy ritkábban legyen éhes, gyorsabban és hosszabb ideig érezze jól magát, és kevesebbet eszik. adagokat, és idővel lefogy.
Ahogy a betegek lefogynak, a pántjaiknak szükségük van a kiigazításra vagy a "kitöltésre" a kényelem és a hatékonyság biztosítása érdekében. A gyomorsávot úgy állítják be, hogy sóoldatot vezetnek be egy kis, közvetlenül a bőr alá helyezett nyílásba. Speciális, nem korróziós tűt használnak a port membrán károsodásának elkerülésére és a szivárgás megelőzésére. Sok port kialakítás létezik (például magas profilú és alacsony profilú), és a sebész preferenciái alapján különböző pozíciókba helyezhetők, de mindig (varratok, kapcsok vagy más módszer segítségével) az izomfalhoz vannak rögzítve. a rekeszizom.
Az állítható gyomorsávok kialakításuktól függően 4–12 cm3 sóoldatot tartalmaznak . Amikor a szalagot sóoldattal felfújják, nyomást gyakorol a gyomor külseje köré. Ez csökkenti a gyomor felső részéből kialakított tasak és az alsó gyomor közötti átjáró méretét, és tovább korlátozza az élelmiszer mozgását. Az orvosnál tett többszöri látogatás során a szalagot addig töltik fel, amíg el nem éri az optimális korlátozást - sem olyan laza, hogy az éhség nem uralkodik, sem olyan szoros, hogy az étel ne tudjon átjutni az emésztőrendszeren. A szükséges kiigazítások száma egyéni tapasztalat, és nem lehet pontosan megjósolni.
Az állítható szalagok típusai
Az amerikai piacon jelenleg egy állítható gyomorsávot hagyott jóvá az FDA: Lap-Band. A Lap-Band System 2001-ben megkapta az FDA jóváhagyását. A Realize Band 2016-ban elvesztette az FDA jóváhagyását. A készülék öt különböző méretben kapható, és az évek során módosult. A legújabb modellek, a Lap-Band AP-L és a Lap-Band AP-S szabványosított injekciós porttal rendelkeznek, amelyet a bőrbe varrnak, és 14, illetve 10 ml-es kitöltési térfogattal rendelkeznek.
Két másik állítható gyomorsávot használnak az Egyesült Államokon kívül - Heliogast és Midband . Egyik sávot sem hagyta jóvá az FDA. A Midband volt az első, amely 2000 -ben piacra dobta. Annak érdekében, hogy dörzsölés esetén megőrizze a gyomor falát, a készülék nem tartalmaz éles széleket vagy szabálytalanságokat. A röntgensugaraknak is átlátszatlan, így könnyen megtalálható és beállítható. A Heliogast zenekar 2003 -ban lépett piacra. A készülék áramvonalas sávja megkönnyíti a behelyezést a művelet során.
Sebészeti javallatok
Általánosságban elmondható, hogy a gyomorbetegség azoknak az embereknek ajánlott, akikre az alábbiak mindegyike vonatkozik:
- Testtömeg-index 40 felett, vagy azok, akik 100 font (7 kő/45 kilogramm) felett vannak a becsült ideális súlyuknál, az Országos Egészségügyi Intézetek szerint, vagy azok, akiknek BMI-je 30 és 40 között van, és társbetegségeket okozhat javul a fogyással (2- es típusú cukorbetegség , magas vérnyomás , magas koleszterinszint, alkoholmentes zsíros májbetegség és obstruktív alvási apnoe) .
- 18 és 55 év közötti kor (bár vannak orvosok, akik ezen a koron kívül dolgoznak, néhányan már 12 évesek).
- Az orvos által felügyelt étrendi terápia kudarca (körülbelül 6 hónapig).
- Az elhízás története (legfeljebb 5 év).
- Az eljárás kockázatainak és előnyeinek megértése, valamint hajlandóság betartani a hosszú távú sikerhez szükséges élethosszig tartó étrendi korlátozásokat.
A gyomorkötést általában nem ajánlják azoknak, akik a következők bármelyikével rendelkeznek:
- Ha a műtét vagy kezelés indokolatlan kockázatot jelent a beteg számára
- Kezeletlen endokrin betegségek, például hypothyreosis
- A gyomor -bél traktus gyulladásos betegségei, például fekély , nyelőcsőgyulladás vagy Crohn -betegség .
- Súlyos kardiopulmonális betegségek vagy más olyan állapotok, amelyek általánosságban rossz műtéti jelöltek lehetnek.
- Egy allergiás reakció anyagokat a szalag vagy akik mutattak fájdalmat intolerancia beültetett eszközök
- Függőség az alkoholtól vagy a kábítószerektől
- Súlyos tanulási vagy kognitív fogyatékossággal élő vagy érzelmileg instabil emberek
Különleges szempontok a terhességgel kapcsolatban
A terhesség megfontolásakor ideális esetben a betegnek optimális táplálkozási állapotban kell lennie a fogamzás előtt vagy közvetlenül azt követően; a tervezett koncepció előtt szükség lehet a sáv deflációjára. A deflációt is figyelembe kell venni, ha a beteg reggeli rosszullétet tapasztal. A szalag leeresztett maradhat a terhesség alatt és a szoptatás befejezése után, vagy ha lombikban etetik, akkor a szalagot fokozatosan újra felfújják, hogy szükség esetén elősegítsék a szülés utáni fogyást.
Erősen ajánlott fokozott óvintézkedéseket tenni a műtét utáni közösülés során, mivel a gyors fogyás növeli a termékenységet. A nem kívánt terhesség elkerülése érdekében mindig hatékony fogamzásgátló módszereket kell alkalmazni. A szakértők két tényezőre hívták fel a figyelmet a termékenység növekedésének magyarázatára: a PCOS ( policisztás petefészek szindróma ) megfordítása és a zsírsejtek által termelt ösztrogén feleslegének csökkentése .
Összehasonlítás más bariatrikus műtétekkel
Ellentétben a súlycsökkentő műtét nyitottabb formáival (pl. Roux-en-Y gyomor bypass műtét (RNY), Biliopancreaticus elterelés (BPD) és Duodenal Switch (DS)), a gyomor kötése nem igényli az emésztőrendszer bármely részének levágását vagy eltávolítását. Eltávolítható, és csak egy laparoszkópos eljárást igényel a szalag eltávolítása, amely után a gyomor általában visszatér a normál, előszalagos méretéhez, így nem szokatlan, hogy egy személy meghízott a szalag eltávolítása után. Ez azonban nem teljesen visszafordítható, mivel az adhéziók és a szövetek hegesedése elkerülhetetlen. Ellentétben azokkal, akiknek olyan eljárásaik vannak, mint az RNY, a DS vagy a BPD, szokatlan, hogy a gyomorsávban szenvedő betegek bármilyen táplálkozási hiányosságot vagy a mikroelemek felszívódási zavarát tapasztalják. A kalcium -kiegészítőkre és a B12 -vitamin injekciókra nincs szükség rutinszerűen a gyomor kötése után (mint például gyakran az RNY esetében). A gyomor-dömping szindrómával kapcsolatos problémák szintén nem fordulnak elő, mivel a belek nincsenek eltávolítva vagy átirányítva.
Jellemzően azok a betegek, akik állítható gyomorkötési eljárásokon esnek át, kevesebb súlyt veszítenek az első 3,5 évben, mint azok, akik RNY gyomor bypass, BPD vagy DS műtéten esnek át. Bár úgy tűnik, hogy más eljárások rövid távon nagyobb súlycsökkenést eredményeznek, mint az állítható gyomorsáv, a Maggard tanulmányának eredményei azt mutatják, hogy ez a különbség idővel jelentősen csökken. Buchwald metaanalízise szerint a gyomorbeteg betegek átlagosan 47,5% -át veszítik el túlsúlyukból.
Fontos megjegyezni, hogy a testsúlycsökkentés fenntartása érdekében a betegeknek gondosan be kell tartaniuk a műtét utáni étrendre, testmozgásra és szalagfenntartásra vonatkozó irányelveket. A súly visszanyerése bármilyen súlycsökkentési eljárással lehetséges, beleértve a radikálisabb eljárásokat is, amelyek kezdetben gyors fogyást eredményeznek. Az Országos Egészségügyi Intézetek súlycsökkentési ajánlása hetente 1–2 font (½– 1 kilogramm), és egy átlagos sávos beteg elveszítheti ezt az összeget. Ez az egyén és személyes körülményei, motivációja és mobilitása alapján változó.
A gyomorkötés előnyei más bariatrikus műtétekhez képest
- Alacsonyabb halálozási arány: 1000-ből csak 1, szemben 250-ből Roux-en-Y gyomor bypass műtét esetén
- Nincs vágás vagy tűzés a gyomorban
- Rövid kórházi tartózkodás
- Gyors helyreállítás
- További műtét nélkül állítható
- Nincs felszívódási probléma (mert a belek nincsenek kiiktatva)
- Kevesebb életveszélyes szövődmény (lásd a szövődmények táblázatát a részletekért)
Lehetséges szövődmények
Egyes tanulmányok azt mutatják, hogy az újbóli műtét megnövekedett kockázata miatt csökken az állítható gyomorkötési műtétek száma, összehasonlítva a Roux-en-Y gyomor bypass (RYGB) vagy a hüvelyi gastrectomia (SG) bariatrikus eljárásokkal.
Az egyik gyakran jelentett eset a sávos betegeknél a felső tasakból származó, nem savas, lenyelt étel regurgitációja, közismert nevén Productive Burping (PBing). A produktív böfögés nem tekinthető normálisnak. A betegnek fontolóra kell vennie, hogy kevesebbet, lassabban és alaposabban rágja az ételt. Előfordulhat, hogy a gyomor nagyobb, alsó részébe vezető keskeny átjárót is elzárhatja a rágás vagy alkalmatlan étel nagy része.
Egyéb szövődmények:
- Fekélyesedés
- Gastritis (irritált gyomorszövet)
- Erózió - A szalag lassan vándorolhat a gyomor falán. Ennek eredményeként a szalag a gyomor külsejéről a belső oldalra mozog. Ez történhet némán, de súlyos problémákat okozhat. Sürgős kezelésre lehet szükség, ha a gyomor tartalmának belső szivárgása vagy vérzése van.
- Csúszás - Szokatlan előfordulás, amikor a gyomor alsó része a szalagon áthaladhat, ami megnagyobbodott felső tasakot okoz. Súlyos esetekben ez akadályt okozhat, és sürgős beavatkozást igényel.
- A zenekar rossz helyzete (tapasztalt gyakorlóknál ritka):
- Ha a szalag nem veszi körül a gyomor függőleges (nyelőcső-nyombél) tengelyét, hanem csak a gyomor nem függőleges (vízszintes vagy átlós) tengelyét veszi körül, például úgy, hogy csak a hasának egyik oldalát vagy annak egy részét veszi körül gyomorban, akkor az élelmiszer -áthaladás korlátozása kisebb lesz, a fogyás csökken, és fájdalmas gyűrődés léphet fel a gyomorban.
- Két jelentett esetben, a betegek által az étvágycsökkentés és a súlycsökkenés hiánya miatt keltett vizsgálat alapján kiderült, hogy a szalag egyáltalán nem zárta be a gyomrot, hanem csak perigasztrikus zsírt tartalmazott, ami azt eredményezte, hogy az étkezés nem volt korlátozva egyáltalán. Ezekben az esetekben a betegek nem tapasztaltak további káros tüneteket.
- Problémák a porttal és/vagy a csövet összekötő porttal és szalaggal - A port "felborulhat", így a membrán többé nem érhető el tűvel (ez gyakran együtt jár a csőtöréssel, és kisebb sebészeti beavatkozásként, helyi érzéstelenítésben történő áthelyezést igényelnek); a nyílás leválhat a csőről, vagy a cső perforálódhat a porthoz való hozzáférési kísérlet során (mindkettő a töltőfolyadék elvesztését és korlátozását eredményezi, és ugyanígy kisebb műveletet igényel).
- Belső vérzés
- Fertőzés
Dokumentált káros hatások
Az alábbiakban az FDA által dokumentált gyomorkötés káros hatásait mutatjuk be.
Sáv- és portspecifikus
- Sávcsúszás/tasak tágítás
- A nyelőcső tágulása/diszmotilitása
- A szalag eróziója a gyomor lumenébe
- Mechanikai meghibásodások-szivárgás a porton, a csavarodásálló cső repedése vagy a csőcsatlakozás megszakadása a portról a szalagra
- Fájdalom a kikötőben
- Port elmozdulás
- A sávban lévő folyadék fertőzése
- A nyílás kidudorodása a bőrön keresztül
Emésztési
- Hányinger és/vagy hányás
- Gastroesophagealis reflux
- A sztóma elzáródása
- Dysphagia
- Hasmenés
- Rendellenes széklet
- Székrekedés
- Divertikulózis
A test egésze
- Hasi fájdalom
- Aszténia
- Halál
- Fertőzés
- Láz
- Sérv
- Fájdalom
- Mellkasi fájdalom
- Metszéses fertőzés
- Metszési fájdalom
- Vérrögök
- Hajhullás
- Epekövek
- Hasnyálmirigy -gyulladás
Vegyes
- Rendellenes gyógyulás
- Alopecia
- Zenekar intolerancia
- Képtelenség fenntartani a megfelelő korlátozást
Súlycsökkenés a műtét után
Hatékonyság

Az átlagos gyomorbeteg páciens hetente 500 grammot veszít kilogrammra (1-2 font), de a nehezebb betegek gyakran gyorsabban veszítenek az elején. Ez nagyjából 22-45 kilogramm (49-99 font) az első évben a legtöbb zenekari beteg esetében. Fontos szem előtt tartani, hogy bár az RNY -betegek többsége kezdetben gyorsabban lefogy, néhány tanulmány megállapította, hogy az LAGB betegek ugyanolyan százalékos túlsúlyvesztéssel fognak rendelkezni, és hasonló képességgel rendelkeznek ahhoz, hogy csak néhány évek. Az eljárás ösztönzi a jobb étkezési szokásokat, ami viszont hozzájárul a hosszú távú testsúly stabilitásához. A nagyobb tapasztalatok és a betegek hosszabb nyomon követése mellett azonban számos tanulmány szuboptimális súlycsökkenést és magas szövődményeket talált a gyomor sávjában.
Egy szisztematikus felülvizsgálat azt a következtetést vonta le, hogy "a LAGB kimutatta, hogy jelentős túlsúlyvesztést okoz, miközben alacsony a rövid távú szövődmények aránya és csökkenti az elhízással összefüggő társbetegségeket. Lehet, hogy a LAGB nem a legtöbb súlycsökkenést eredményezi, de lehet egy lehetőség a bariatrikus betegek számára azok a betegek, akik kevésbé invazív és reverzibilis műtétet részesítenek előnyben, vagy akik alkalmasabbak alacsonyabb perioperatív szövődményekre. , erózió, lecsúszás), amelyek újra működést igényelnek ".
Paul O'Brien, MD, Melbourne-i kutató, az ausztrál Monash Egyetem szerint az eljárás hatékony, visszafordítható, hosszú távú megoldást kínál a súlycsökkenésre, amíg a betegek megfelelő utógondozásban részesülnek, és hajlandóak gondosan ellenőrizni étkezési módjukat. . Ezt a tanulmányt az Allergan Inc. támogatta , amely gyomorsávos rendszert forgalmaz.
A The Lancet 2021-ben közzétett 174772 résztvevő meta metaanalízise azt mutatta, hogy a bariatrikus műtét 59% -kal és 30% -kal csökkent az összes okból származó halálozásban a 2-es típusú cukorbetegségben szenvedő vagy anélkül elhízott felnőttek körében . Ez a metaanalízis azt is megállapította, hogy a várható élettartam mediánja 9,3 évvel hosszabb volt a diabéteszes, cukorbetegségben szenvedő felnőtteknél, akik bariatrikus műtétet kaptak a rutinszerű (nem sebészeti) ellátáshoz képest, míg a várható élettartam növekedése 5,1 évvel hosszabb volt a cukorbetegség nélküli elhízott felnőtteknél.
A sáv beállítása és a fogyás
A szalag helyes és érzékeny beállítása elengedhetetlen a fogyáshoz és az eljárás hosszú távú sikeréhez. A beállításokat (más néven "kitöltéseket") röntgen- fluoroszkóppal lehet elvégezni , hogy a radiológus fel tudja mérni a szalag, a port és a cső, amely a port és a sáv között helyezkedik el. A beteg kap egy kis csésze folyadék, amely átlátszó vagy fehér röntgensugárzás számára átjárhatatlan folyadék hasonló bárium . Lenyeléskor a folyadék jól látható a röntgenfelvételen, és megfigyelhető, ahogy a nyelőcsőben lefelé halad, és áthalad a szalag okozta korlátozáson. A radiológus ekkor láthatja a sáv korlátozásának szintjét, és fel tudja mérni, hogy vannak -e potenciális vagy fejlődő aggodalomra okot adó kérdések. Ezek közé tartozhat a nyelőcső tágulása, a megnagyobbodott tasak, a gyomor kilazulása (amikor a gyomor egy része beköltözik a sávba, ahová nem tartozik), az erózió vagy a migráció. A reflux típusú tünetek túl nagy korlátozásra utalhatnak, és további vizsgálatra lehet szükség.
Bizonyos körülmények között a folyadékot eltávolítják a sávból a további vizsgálat és újraértékelés előtt. Más esetekben további műtétre lehet szükség, például a szalag eltávolítására, ha gyomor -eróziót vagy hasonló szövődményt észlel. Egyes egészségügyi szakemberek röntgenvezérlés (fluoroszkópia) használata nélkül állítják be a sávot. Ezekben az esetekben az orvos felméri a páciens súlycsökkenését és a páciens által leírt lehetséges reflex tüneteket, például gyomorégést, regurgitációt vagy mellkasi fájdalmat. Ezen információk alapján az orvos eldönti, hogy szükség van -e a sáv beállítására. A kiigazításokat gyakran jelzik, ha a beteg visszanyerte súlyát, ha a súlycsökkenés kiegyenlítődött, vagy ha a páciens kifejezetten úgy érzi, hogy az étel nehezen mozog a gyomorban.
A rendszeres kitöltéskor végzett klinikai látogatások általában csak egy -két percet vesznek igénybe. Néhány beteg esetében azonban ez a fajta kitöltés nem lehetséges olyan problémák miatt, mint például a port részleges elfordulása vagy a felesleges szövet a port felett, ami nehézséget okoz a pontos helyének meghatározásában. Ezekben az esetekben általában fluoroszkópot használnak. Általánosabb gyakorlat, hogy a szalagot nem töltik meg a műtét során, bár egyes sebészek úgy döntenek, hogy a műtét idején kis mennyiséget helyeznek a sávba. A gyomor hajlamos a duzzanatra a műtét után, és lehetséges, hogy túl nagy korlátozás érhető el, ha ilyenkor megtöltik.
Sok egészségügyi szakember elvégzi az első kiigazítást négy és hat hét között a műtét után, hogy a gyomor ideje meggyógyuljon. Ezt követően a kitöltéseket szükség szerint hajtják végre.
A szükséges kiigazítások pontos száma nem adható meg. A sóoldat/izotóniás oldat szükséges mennyisége a sávban betegekről betegekre változik. Kevés olyan ember van, aki úgy találja, hogy egyáltalán nincs szüksége töltelékre, és elegendő korlátozással rendelkezik közvetlenül a műtét után. Másoknak jelentős kiigazításokra lehet szükségük ahhoz a maximumhoz, amelyet a zenekar képes tartani.
Műtét utáni étrend és gondozás
A páciens csak folyékony étrendet írhat elő, amelyet pépes ételek, majd szilárd anyagok követhetnek. Ezt különböző időtartamra írják elő, és minden sebész és gyártó eltérő. Néhányan azt tapasztalhatják, hogy az első feltöltés előtt még mindig képesek elég nagy adagokat enni, mert a kitöltés előtt kevés vagy semmilyen korlátozás nincs a zenekarban. Így a sikeres műtét utáni étrend és a jó utógondozási terv elengedhetetlen a sikerhez. Egy friss tanulmány megállapította, hogy azok a betegek, akik nem változtattak étkezési szokásaikon, 2,2 -szer nagyobb valószínűséggel voltak sikertelenek, mint azok, akik nem, és azok a betegek, akik nem növelték fizikai aktivitásukat, 2,3 -szor nagyobb valószínűséggel voltak sikertelenek, mint azok, akik nem.
A hosszú távú, gyomorsav-műtét utáni étrendnek normál egészséges ételekből kell állnia, amelyek szilárdak, és bőséges rágást igényelnek, hogy lenyelés előtt paszta állagot érjenek el. Ez a textúra maximalizálja a szalag hatását, szemben a könnyebb nedves ételekkel, például levesekkel, rakott ételekkel és turmixokkal, amelyek gyorsan és könnyen áthaladnak a sávon, ami nagyobb kalóriabevitelt eredményez.
Támogató csoportok léteznek a gyomorbeteg betegek számára. Néhányan keverik az RNY-t és a gyomor-bypass betegeket a gyomor-banding betegekhez. Néhány gyomorpanaszos beteg kritizálta ezt a megközelítést, mert bár az elhízással kapcsolatos számos alapvető probléma azonos, a két csoport igényei és kihívásai nagyon eltérőek, akárcsak a korai fogyás. Egyes gyomor-sávos betegek úgy érzik, hogy az eljárás kudarcot vall, amikor látják, hogy az RNY-betegek általában gyorsabban fogynak.
A gyomor kötésének költsége
Az állítható gyomorsáv-műtét körülbelül 15 000 dollárba kerül az Egyesült Államokban, bár az államra jellemző átlagok körülbelül 10 500 dollár (Colorado és Texas) és 33 000 dollár (Alaszka) között mozognak. Az ezekbe a költségekbe foglalt szolgáltatások sebészeti klinikánként és kórházonként változnak, de a legtöbb praxis tartalmazza az eljárás elvégzéséhez szükséges összes szolgáltatást (sebészi díj, sebészi asszisztensi díj, kórházi/műtői díj, aneszteziológiai díj és a gyomorszalag eszközdíja). Egyes gyakorlatok a műtét utáni nyomon követési látogatások meghatározott időtartamát is kötik a gyomorsáv feltöltéséhez és feltöltéséhez, ha szükséges (pl. Annyi töltés/kitöltés, amennyi szükséges a műtétet követő 3–13 hónapban, a gyakorlattól függően), amely önálló szolgáltatásként 15–300 dollárba kerül irodai látogatásonként. A legtöbb gyakorlat nem tartalmazza a jegyzett díjakon belül a műtét előtti ellátás és vizsgálat költségeit, illetve az esetlegesen felmerülő szövődményeket.
A gyomorkötés története és fejlődése
Nem állítható szalagok
Az 1970 -es évek végén Wilkinson számos sebészeti módszert fejlesztett ki, amelyek közös célja az élelmiszerfogyasztás korlátozása volt anélkül, hogy megzavarnák a gyomor -bél traktus folyamatosságát.
1978-ban Wilkinson és Peloso voltak az elsők, akik nyílt eljárással egy nem állítható pántot (2 cm Marlex háló) helyeztek el a gyomor felső része körül.
A nyolcvanas évek elején további fejlesztések történtek: Kolle (Norvégia), Molina & Oria (Egyesült Államok), Naslund (Svédország), Frydenberg (Ausztrália) és Kuzmack (Egyesült Államok) különböző anyagokból, köztük marlex hálóból készült, nem állítható gyomorszalagokat ültettek be. , dacron vaszkuláris protézis, szilikon borítású háló és Gore-Tex . Ezenkívül a Bashour kifejlesztette a "gastro-clip" -t, egy 10,5 cm-es polipropilén csipeszt, 50 cm3-es tasakkal és rögzített 1,25 cm-es sztómával, amelyet később elhagytak a magas gyomor-eróziós arány miatt.
Mindezek a korai korlátozási kísérletek hálók, szalagok és csíptetők használatával magas meghibásodási arányt mutattak, mivel nehéz volt elérni a megfelelő sztómátmérőt, gyomorcsúszást, eróziót, ételintoleranciát, kezelhetetlen hányást és tasak tágulását. E nehézségek ellenére a szilikont azonosították a legjobban tolerálható anyagként, sokkal kevesebb tapadással és szövetreakcióval, mint más anyagokkal. Ennek ellenére a korai úttörők elsődleges célja a beállíthatóság lett.
Állítható szalagok
A modern, állítható gyomorszalag kifejlesztése tisztelgés a korai úttörők-különösen Lubomyr Kuzmak- látásmódja és kitartása előtt, valamint a biomérnökök, sebészek és tudósok folyamatos együttműködése.
A szalag „állíthatósága” fogalmával kapcsolatos korai kutatások G. Szinicz (Ausztria) korai munkájára vezethetők vissza, aki állatokban kísérletezett egy állítható szalaggal, amely szubkután porthoz kapcsolódik.
1986 -ban Lubomyr Kuzmak ukrán sebész, aki 1965 -ben emigrált az Egyesült Államokba, beszámolt az "állítható szilikon gyomorsáv" (ASGB) klinikai használatáról nyílt műtéten keresztül. Kuzmak, aki az 1980-as évek elejétől kezdve egyszerű és biztonságos korlátozó eljárást keresett a súlyos elhízás ellen, módosította eredeti, nem állítható szilikon szalagját, amelyet 1983 óta használt, állítható rész hozzáadásával. Klinikai eredményei azt mutatták, hogy az eredeti, nem állítható sávhoz képest javult a fogyás és csökkent a szövődmények aránya. Kuzmak nagyban hozzájárult ahhoz, hogy Mason VBG -vel kapcsolatos tanításait a gyomorsáv fejlesztésére, a tasak térfogatára, a vágószalag -megszakítás leküzdésének szükségességére, a szilikon használatának megerősítésére és az állíthatóság alapvető elemére alkalmazta.
Külön, de párhuzamosan Kuzmakkal, Hallberggel és a stockholmi Forsell -lel Svédország is kifejlesztett egy állítható gyomorsávot. További munkák és módosítások után ez végül a svéd állítható gyomorsáv (SAGB) néven vált ismertté.
1985 elején Dr. Dag Hallberg szabadalmat kért a SAGB számára a skandináv országokban. Március végén Dr. Hallberg a Svéd Sebészeti Társaságban bemutatta elképzelését a "léggömbszalagról", és megkezdte a SAGB használatát 50 eljárásból álló ellenőrzött sorozatban. Abban az időben a laparoszkópos műtét ritka volt, és Dr. Hallberg és asszisztense, Dr. Peter Forsell elkezdték végrehajtani a nyílt technikát a SAGB beültetéséhez.
1992 -ben a szabadalmat teljes mértékben birtokló Forsell kapcsolatba lépett Svájc, Olaszország és Németország sebészeivel, akik elkezdték a SAGB beültetését laparoszkópos technikával. 1994 -ben Dr. Forsell bemutatta az SAGB -t egy svédországi bariatriai sebészeti nemzetközi műhelyben, és ettől kezdve a SAGB -t laparoszkóposan fogják beültetni. Ez idő alatt a SAGB -ot a svéd ATOS Medical cég gyártotta .
A laparoszkópos korszak
A sebészeti laparoszkópia megjelenése megváltoztatta a bariatrikus sebészet területét, és a gyomorcsíkot vonzóbb opcióvá tette az elhízás sebészeti kezelésében. Guy-Bernard Cadière professzor 1992 - ben alkalmazta először az állítható sávot (a Kuzmak ASGB készüléket) laparoszkópos módszerrel. Az elkövetkező néhány évben a Kuzmak ASGB -t úgy módosították, hogy alkalmassá tegye a laparoszkópos beültetésre, végül a modern övszalagként. Ezt a mérföldkőnek számító innovációt Belachew, Cadière, Favretti és O'Brien hajtotta, és az Inamed Development Company tervezte az eszközt. Az első emberi laparoszkópos beültetése az újonnan kifejlesztett kétpontos zenekar végeztük Belachew és le Grand a 1993. szeptember 1- Huy , Belgium , majd szeptember 8-án a Cadière és Favretti a Padova , Olaszország . 1993-ban az ausztráliai Broadbent és az olasz Catona beültetett nem állítható (Molina típusú) gyomorsávokat laparoszkópiával. 1994-ben Belgiumban tartották az első nemzetközi laparoszkópos műhelytalálkozó műhelyt , Svédországban pedig az elsőt a SAGB-val .
Az egyportos laparoszkópia (SPL) egy fejlett, minimálisan invazív eljárás, amelyben a sebész szinte kizárólag egyetlen belépési ponton, jellemzően a köldökön keresztül működik . A speciális csuklós műszerek és a belépőnyílások szükségtelenné teszik a trokárok külső elhelyezését háromszögeléshez, ezáltal lehetővé téve egy kicsi, magányos bejárat létrehozását a hasba. Az SPL technikát számos műtét elvégzésére használták, beleértve az állítható gyomorsávot és a hüvelyes gasztrektómiát .
2003-ban az American Institute of Gastric Banding (AIGB) True Results megnyitotta az első járóbeteg-sebészeti központot fejlett laparoszkópos technológia alkalmazásával, amelyet az American College of Surgeons akkreditált ambulatorikus bariatrikus központként ismer el az Egyesült Államokban. az USA-t 2003-ban a texasi Richardson-i AIGB True Results Surgery Centerben végezték, és azóta az AIGB True Results több mint 30 000 járóbeteg körömb-eljárást végzett.
Biztonság
Jelenleg az Egyesült Államok Kongresszusának tagjai kongresszusi vizsgálatot kérnek a lapszalag biztonságával kapcsolatban, amelyet az 1-800-GET-THIN reklámkampányhoz kapcsolódó klinikákon a dél-kaliforniai klinikákon végzett közelmúltbeli halálesetek okoztak .
Tudatosság
Ahogy a súlycsökkentés megközelítéseinek számos fejlesztése, néhány közéleti személyiség is befolyásolta a közvéleményt és növelte a gyomorkötés tudatosságát:
- Khaliah Ali ( Muhammad Ali lánya )
- Páfrány Britton
- Chris Oliver professzor - sebész, a fizikai aktivitás professzora. A LapBand kudarcot vallott, majd 2020 -ban gyomor bypass műtéten esett át .
- Sharon Osbourne