Cukorbetegség kezelése - Diabetes management
A kifejezés cukorbetegség tartalmaz több különböző anyagcsere-rendellenességek, hogy az összes, ha nem kezelik, eredmény abnormálisan magas koncentrációban nevű cukor a glükóz a vérben. Az 1-es típusú cukorbetegség akkor alakul ki, ha a hasnyálmirigy már nem termel jelentős mennyiségű inzulin hormont , általában a hasnyálmirigy inzulint termelő béta-sejtjeinek autoimmun pusztulása miatt . Ezzel szemben a 2 -es típusú diabetes mellitusról úgy gondolják, hogy a hasnyálmirigy elleni autoimmun támadások és/vagy inzulinrezisztencia következménye . A 2 -es típusú cukorbetegségben szenvedő személy hasnyálmirigye normális vagy akár abnormálisan nagy mennyiségű inzulint termelhet. A cukorbetegség más formái, például a fiatalok érettségi cukorbetegségének különböző formái, az elégtelen inzulintermelés és az inzulinrezisztencia kombinációját jelenthetik. Az 1 -es típusú cukorbetegségben szenvedő betegeknél bizonyos mértékű inzulinrezisztencia is előfordulhat.
A cukorbetegség kezelésének és kontrolljának fő célja , amennyire csak lehetséges, a szénhidrát -anyagcsere normális állapotba való visszaállítása . E cél elérése érdekében az abszolút inzulinhiányban szenvedő betegeknek inzulinpótló terápiára van szükségük, amelyet injekcióval vagy inzulinpumpával adnak be . Ezzel szemben az inzulinrezisztencia korrigálható étrendi módosításokkal és testmozgással. A cukorbetegség kezelésének egyéb céljai a betegségből és annak kezeléséből eredő számos szövődmény megelőzése vagy kezelése.
Áttekintés
Célok
A kezelési célok a vércukorszint , a vérnyomás és a lipidek hatékony szabályozásához kapcsolódnak , hogy minimalizálják a cukorbetegséggel kapcsolatos hosszú távú következmények kockázatát. Ezeket a különböző nemzeti és nemzetközi cukorbetegség -ügynökségek által közzétett klinikai gyakorlati útmutatók javasolják .
A célok a következők:
- A Hb A1c kevesebb, mint 6% vagy 7,0%, ha jelentős hipoglikémia nélkül érhetők el
- Étkezés előtti vércukorszint: 3,9-7,2 mmol/l (70-130 mg/dl)
- 2 órás étkezés utáni vércukorszint: <10 mmol/l (<180 mg/dl)
A célokat a következők alapján kell személyre szabni:
- A cukorbetegség időtartama
- Kor/ várható élettartam
- Komorbiditás
- Ismert szív- és érrendszeri betegségek vagy előrehaladott mikrovaszkuláris betegségek
- A hipoglikémia tudatossága
Idősebb betegeknél az American Geriatrics Society klinikai gyakorlatára vonatkozó iránymutatások szerint „törékeny idősebb felnőttekre, 5 év alatti várható élettartamú személyekre és másokra, akiknél az intenzív glikémiás kontroll kockázata meghaladja az előnyöket, kevésbé szigorú cél, mint pl. mivel 8% -os Hb A1c megfelelő ”.
Problémák
Az elsődleges kezelést igénylő probléma a glükózciklus. Ebben a véráramban lévő glükóz elérhetővé válik a test sejtjei számára; egy folyamat, amely a glükóz véráramba jutásának ikerciklusaitól függ, és az inzulin lehetővé teszi a megfelelő felvételt a test sejtjeibe. Mindkét szempont irányítást igényelhet. Egy másik, a glükózciklushoz kapcsolódó kérdés az, hogy kiegyensúlyozott mennyiségű glükózt juttatnak el a fő szervekhez, hogy azok ne legyenek negatív hatással.
Komplexitások
A fő bonyolultságok a glükózciklus visszacsatolási hurok jellegéből adódnak , amelyet szabályozni kívánnak:
- A glükóz ciklus egy olyan rendszer, amely két tényező befolyásolja: belépés a glükóz a véráramba, valamint az inzulin vérszintje, hogy ellenőrizzék a közlekedési ki a véráramból
- Rendszerként érzékeny az étrendre és a testmozgásra
- Ezt befolyásolja a felhasználók előrejelzésének szükségessége, mivel a tevékenységek közötti késések bonyolító hatásai és a glükózrendszerre gyakorolt hatás miatt
- A menedzsment rendkívül tolakodó, és a megfelelés is kérdés, mivel a felhasználó életmódváltásán, gyakran a rendszeres mintavételezésen és a vércukorszint mérésén alapul, sok esetben naponta
- Ez változik, ahogy az emberek növekednek és fejlődnek
- Ez nagyon egyéni
Mivel a cukorbetegség a szív- és érrendszeri betegségek elsődleges kockázati tényezője , a cukorbetegség kezelésének egyik aspektusa a másodlagos állapotokat kiváltó egyéb kockázati tényezők, valamint maga a cukorbetegség ellenőrzése. A koleszterin- , LDL- , HDL- és trigliceridszintek ellenőrzése hiperlipoproteinémiára utalhat , ami indokolhatja a hipolipidémiás gyógyszerekkel történő kezelést. A vérnyomás ellenőrzése és szigorú korlátok között tartása (diéta és vérnyomáscsökkentő kezelés) megvédi a cukorbetegség retina-, vese- és kardiovaszkuláris szövődményeit. Javasoljuk , hogy a lábgyógyász vagy más láb-egészségügyi szakember rendszeresen kövesse nyomon a diabéteszes lábfej kialakulását . A diabéteszes retinopátia progressziójának monitorozására éves szemvizsgálatot javasolnak.
Korai előrelépések
A 19. század végén a vizeletben lévő cukor (glikozúria) cukorbetegséggel járt. Különböző orvosok tanulmányozták az összefüggést. Frederick Madison Allen 1909–12 -ben cukorbetegséget tanult, majd nagy kötetet publikált, a tanulmányok a glikozúriáról és a cukorbetegségről (Boston, 1913). Feltalálta a cukorbetegség böjti kezelését, az Allen -kezelést. Étrendje korai kísérlet volt a cukorbetegség kezelésére.
A vércukorszint
A vércukorszintet glükózmérővel mérik , az eredmény vagy mg/dl (milligramm/deciliter az Egyesült Államokban) vagy mmol/l (millimól/liter Kanadában és Kelet -Európában) vér. Az átlagos normál ember átlagos éhgyomri glükózszintje 4,5 mmol/l (81 mg/dl), a legalacsonyabb érték pedig 2,5 és legfeljebb 5,4 mmol/l (65–98 mg/dl).
A cukorbetegség optimális kezelése magában foglalja a betegek saját vércukorszintjének mérését és rögzítését . Azáltal, hogy naplót vezetnek saját vércukorszint -mérésükről, és megjegyzik az étkezés és a testmozgás hatását, a betegek módosíthatják életmódjukat, hogy jobban kezeljék a cukorbetegségüket. Az inzulint kapó betegeknél a betegek bevonása fontos a hatékony adagolás és időzítés érdekében.
Hypo és hyperglykaemia
Azok a szintek, amelyek jelentősen meghaladják vagy alá esnek ennek a tartománynak, problémásak és bizonyos esetekben veszélyesek lehetnek. A <3,8 mmol/l (<70 mg/dL) szintet általában hipoglikémiás rohamként (alacsony vércukorszint) írják le . A legtöbb cukorbeteg tudja, hogy mikor lesz "hipoglikémia", és általában képes enni vagy enni valami édeset a szint emelésére. A hiperglikémiás (magas glükózszintű) betegek bizonyos körülmények között (pl. Nem rendszeresen étkezve vagy megerőltető edzés után, fáradtsággal) átmenetileg hipoglikémiássá is válhatnak. A normálhoz közeli vércukorszint elérésére irányuló intenzív erőfeszítések kimutatták, hogy megháromszorozzák a hipoglikémia legsúlyosabb formájának kockázatát, amelyben a betegnek szüksége van a járókelők segítségére az epizód kezeléséhez. Az Egyesült Államokban évente 48 500 kórházi ápolást végeztek diabéteszes hipoglikémia miatt és 13 100 diabéteszes hipoglikémia miatt, ami kómát okozott 1989 és 1991 között, mielőtt az intenzív vércukorszint -szabályozást olyan széles körben javasolták, mint ma. Egy tanulmány megállapította, hogy a diabéteszes hipoglikémia miatt a kórházi felvétel 50% -kal nőtt 1990-1993 és 1997-2000 között, mivel a szigorú vércukorszint -ellenőrzési törekvések egyre gyakoribbá váltak. Az intenzíven kontrollált 1-es típusú cukorbetegek körében a súlyos hipoglikémia epizódjainak 55% -a alvás közben jelentkezik, és a 40 év alatti cukorbetegek összes halálozásának 6% -a az éjszakai hipoglikémiából származik, az úgynevezett „ágyban fekvő szindrómában”, míg Az Országos Egészségügyi Intézet statisztikái azt mutatják, hogy a cukorbetegek halálozásának 2-4% -a hipoglikémiás. Az intenzív vércukorszint -ellenőrzést követő gyermekeknél és serdülőknél a hipoglikémiás epizódok 21% -a magyarázat nélkül fordult elő. A diabéteszes hipoglikémia okozta halálesetek mellett a súlyos alacsony vércukorszint időszakok is maradandó agykárosodást okozhatnak. Bár a diabéteszes idegbetegség általában hiperglikémiával társul, a hipoglikémia is kezdeményezheti vagy súlyosbíthatja a neuropátiát azoknál a cukorbetegeknél, akik intenzíven küzdenek a hiperglikémia csökkentéséért.
A 13–15 mmol/l (230–270 mg/dL) értéket meghaladó szintet magasnak tekintik, és szorosan figyelemmel kell kísérni annak biztosítását, hogy csökkentse, és ne maradjon magas. Javasoljuk, hogy a beteg mielőbb sürgősen forduljon orvoshoz, ha a vércukorszint 2-3 vizsgálat után tovább emelkedik. A magas vércukorszintet hiperglikémiának nevezik , amelyet nem olyan könnyű felismerni, mint a hipoglikémiát, és általában napok, nem pedig órák vagy percek alatt következik be. Ha nem kezelik, ez diabéteszes kómához és halálhoz vezethet.
A vérben elhúzódó és emelkedett glükózszint, amelyet ellenőrizetlenül és kezeletlenül hagynak, idővel súlyos diabéteszes szövődményekhez vezet a fogékonyaknál, és néha akár halálhoz is vezethet. Jelenleg nincs mód a szövődményekre való hajlam tesztelésére. A cukorbetegeknek ezért ajánlott naponta vagy néhány naponta ellenőrizni a vércukorszintjüket. A vérvizsgálati gyártóktól elérhető cukorbetegség -kezelő szoftver is, amely idővel megjeleníti az eredményeket és a tendenciákat. Az 1 -es típusú cukorbetegek általában gyakrabban ellenőrzik az inzulinterápia miatt.
A vércukorszint eredményeinek előzményei különösen hasznosak a cukorbetegek számára, hogy bemutassák orvosuknak vagy orvosuknak a betegség megfigyelését és ellenőrzését. Ha nem tartják be a szigorú vizsgálati rendszert, felgyorsulhatnak az állapot tünetei, ezért elengedhetetlen, hogy minden cukorbeteg beteg rendszeresen ellenőrizze a glükózszintjét.
Glikémiás kontroll
A glikémiás kontroll egy orvosi kifejezés, amely a cukorbetegségben szenvedő személy vércukorszintjének ( glükóz ) jellemző szintjére utal . Sok bizonyíték arra utal, hogy a cukorbetegség hosszú távú szövődményei, különösen a mikrovaszkuláris szövődmények, sokéves hiperglikémia (emelkedett glükózszint a vérben) következményei. A jó glikémiás kontroll, a kezelés "célpontja" értelmében a cukorbetegség kezelésének fontos céljává vált, bár a legújabb kutatások azt sugallják, hogy a cukorbetegség szövődményeit genetikai tényezők, vagy 1 -es típusú cukorbetegek esetében a folyamatos hatások okozhatják az autoimmun betegség, amely miatt a hasnyálmirigy először elvesztette inzulintermelő képességét.
Mivel a vércukorszint ingadozása egész nap, és a glükóz bejegyzések tökéletlen mutatói ezeket a változásokat, a százalékos hemoglobin , amely glikált használunk proxy intézkedés hosszú távú glikémiás kontroll kutatási kísérletek és klinikai ellátás a cukorbetegek. Ez a teszt, az A1c hemoglobin vagy a glikált hemoglobin az előző 2-3 hónap átlagos glükózszintjét tükrözi. Nem cukorbetegeknél, akiknek a glükóz metabolizmusa normális, a glikált hemoglobin általában 4–6% a leggyakoribb módszerekkel (a normál tartományok módszertől függően változhatnak).
A "tökéletes glikémiás kontroll" azt jelentené, hogy a glükózszint mindig normális volt (70-130 mg/dl, vagy 3,9-7,2 mmol/l), és nem különböztethető meg a cukorbetegségben nem szenvedő embertől. Valójában a kezelési intézkedések tökéletlenségei miatt még a "jó glikémiás kontroll" is leírja a vércukorszintet, amely az idő nagy részében átlagosan valamivel magasabb. Ezenkívül a 2 -es típusú cukorbetegek körében végzett egyik felmérés megállapította, hogy az életminőségükben okozott károkat a vércukorszint szabályozására irányuló intenzív beavatkozások alapján ugyanolyan súlyosnak ítélik, mint a cukorbeteg szövődmények közepes szintjeiből eredő károkat.
A kilencvenes években az Amerikai Diabétesz Szövetség nyilvános kampányt folytatott, hogy meggyőzze a betegeket és az orvosokat, hogy törekedjenek arra, hogy az átlagos glükóz- és hemoglobin A1c értékek 200 mg/dl (11 mmol/l) és 8%alatt legyenek. Jelenleg sok beteg és orvos próbál jobbat tenni ennél.
2015 -től az iránymutatások a 7% körüli HbA 1c értéket vagy 7,2 mmol/l (130 mg/dL) alatti éhomi glükózt írtak elő; ezek a célok azonban professzionális klinikai konzultációt követően megváltoztathatók, figyelembe véve a hipoglikémia és a várható élettartam különleges kockázatait . Annak ellenére, hogy az iránymutatások azt javasolják, hogy az intenzív vércukorszint-szabályozás az azonnali ártalmak és hosszú távú előnyök kiegyensúlyozására épüljön, sok olyan személy-például a kilenc évnél rövidebb várható élettartamú emberek-, akik nem részesülnek előnyben, túlzott kezelésben részesülnek, és nem tapasztalnak klinikailag jelentős hatást. előnyöket.
A rossz glikémiás kontroll a tartósan megemelkedett vércukorszintre és a glikált hemoglobin szintre vonatkozik, amely 200-500 mg/dl (11-28 mmol/l) és 9-15% vagy magasabb lehet a súlyos szövődmények bekövetkezése előtt. A 2-es típusú cukorbetegek szűk és hagyományos, vagy nyugodtabb glikémiás kontrolljának hatásait vizsgáló nagy vizsgálatok meta-elemzése nem bizonyította a különbséget az összes okból bekövetkező kardiovaszkuláris halálozásban, nem halálos stroke-ban vagy végtag-amputációban, de csökkent a halálos szívroham kockázatát 15%-kal. Ezenkívül a szigorú glükóz -kontroll csökkentette a retinopátia és a nephropathia progressziójának kockázatát, és csökkentette a perifériás neuropathia előfordulási gyakoriságát, de 2,4 -szeresére növelte a hipoglikémia kockázatát.
Monitoring

A hiperglikémia vagy hipoglikémia tüneteinek saját felfogására támaszkodni általában nem kielégítő, mivel az enyhe vagy közepes fokú hiperglikémia szinte minden betegnél nem okoz nyilvánvaló tüneteket. További megfontolások közé tartozik az a tény, hogy míg az étel megemésztése és felszívódása több órát vesz igénybe, az inzulin beadása akár 2 órán keresztül vagy 24 órán keresztül is csökkentheti a glükózszintet (az alkalmazott inzulinkészítmény jellegétől és a beteg egyéni reakciójától függően) ). Ezenkívül az orális hipoglikémiás szerek hatásának kezdete és időtartama típusonként és betegenként eltérő.
Személyes (otthoni) glükózmonitorozás
Mind az 1 -es, mind a 2 -es típusú cukorbetegség kontrollja és eredményei javulhatnak, ha a betegek otthoni glükózmérőkkel rendszeresen mérik a glükózszintet . A glükóz monitorozása költséges (nagyrészt a fogyóeszközök költségei miatt), és jelentős elkötelezettséget igényel a beteg részéről. Az életmód módosítását általában maguk a betegek végzik, klinikus képzése után.
A rendszeres vérvizsgálat, különösen az 1 -es típusú cukorbetegeknél, segít a glükózszint megfelelő ellenőrzésében, és csökkenti a betegség hosszú távú mellékhatásainak esélyét . Ma sok (legalább 20+) különféle típusú vérvizsgáló készülék kapható a piacon; nem minden mérő alkalmas minden betegre, és a páciens sajátos választási kérdése, hogy orvosával vagy más tapasztalt szakemberrel konzultálva megtalálja azt a mérőt, amelyet személyesen kényelmesnek talál. Az eszközök elve gyakorlatilag ugyanaz: kis vérmintát vesznek és mérnek. Az egyik típusú mérőben, az elektrokémiai, kis vérmintát állít elő a páciens egy lancet (steril hegyes tű) segítségével. A vércseppeket általában a tesztcsík alján gyűjtik össze, míg a másik végét a glükózmérőbe helyezik. Ez a tesztcsík különféle vegyi anyagokat tartalmaz, így a vér felhordásakor kis elektromos töltés jön létre két érintkező között. Ez a töltés a vér glükózszintjétől függően változik. A régebbi glükózmérőkben a vércseppet egy csík tetejére kell helyezni. Kémiai reakció lép fel, és a csík színe megváltozik. A mérő ezután optikailag méri a csík színét.
Az önteszt egyértelműen fontos az I-es típusú cukorbetegségben, ahol az inzulinterápia alkalmazása veszélyezteti a hipoglikémia epizódjait, és az otthoni tesztelés lehetővé teszi az adagolás módosítását minden egyes beadáskor. Előnye a 2-es típusú cukorbetegségben ellentmondásosabb, de a közelmúltbeli tanulmányok azt mutatják, hogy az önellenőrzés nem javítja a vércukorszintet vagy az életminőséget.
Beszámoltak az ellenőrzés és a kórházi felvétel csökkentésének előnyeiről. Azok a betegek azonban, akik szájon át szedik a gyógyszert, és nem állítják be önállóan a gyógyszeradagolást, kihagyják az öntesztelés számos előnyét, és ezért megkérdőjelezhető ebben a csoportban. Ez különösen igaz a metforminnal monoterápiában részesülő betegekre, akik nem veszélyeztetettek a hipoglikémiának. A HbA1c (glikált hemoglobin) rendszeres havi rendszeres laboratóriumi vizsgálata bizonyos biztosítékot nyújt a hosszú távú hatékony kontrollra, és ilyen esetekben lehetővé teszi a beteg rutinszerű gyógyszeres adagjának módosítását. A 2-es típusú cukorbetegségben végzett önellenőrzés magas gyakorisága nem bizonyult összefüggésnek a jobb kontroll mellett. Az érvelés szerint azonban azt állítják, hogy a 2 -es típusú betegek, akiknek az otthoni vércukorszint -monitorozás ellenére rossz a hosszú távú kontrolljuk, vagy ezt nem integrálták az általános kezelésbe, vagy régóta esedékesek az orális gyógyszerekről az injektált inzulinra való áttérés szigorúbb ellenőrzésére.
Folyamatos glükózmonitorozás (CGM) A CGM technológia gyorsan fejlődik, hogy a cukorbetegségben szenvedőknek ötletük legyen a glükózváltozásuk sebességéről és irányáról. Bár még mindig kalibrálni kell az SMBG -től, és nem javallott korrekciós bólusokban való használatra, ezeknek a monitoroknak a pontossága minden innovációval növekszik. A Libre vércukorszint diéta programja a CGM és a Libre érzékelőt használja, és az összes adatot okostelefonon keresztül gyűjti össze, és az okosórák szakértői valós időben 24/7 elemzik ezeket az adatokat. Az eredmények azt mutatják, hogy bizonyos élelmiszerek azonosíthatók a vércukorszint emelkedésével, más élelmiszerek pedig biztonságos élelmiszerekkel- amelyek nem növelik az ember vércukorszintjét. Minden ember másképp szívja fel a cukrot, ezért szükséges a tesztelés.
HbA1c teszt
A laboratóriumban általában elvégzett hasznos teszt a vér HbA1c szintjének mérése . Ez a glikált hemoglobin aránya a teljes hemoglobinhoz viszonyítva. A tartósan megemelkedett plazma glükózszint növeli ezen molekulák arányát. Ez egy olyan teszt, amely a cukorbetegség kontrolljának átlagos mennyiségét méri egy eredetileg 3 hónapra (átlagos vörösvérsejt -élettartam) számított időszakban, de újabban úgy gondolják, hogy a legutóbbi 2–4 hétre erősebb súlyú. A nem cukorbetegeknél a HbA1c szint 4,0 és 6,0%között mozog; a cukorbetegségben szenvedő betegek, akiknek sikerül 6,5% alatt tartani a HbA1c szintet, jó glikémiás kontrollal rendelkeznek. A HbA1c teszt nem megfelelő, ha az étrendben vagy a kezelésben 6 hétnél rövidebb idő alatt változás következett be, vagy a vörösvértestek öregedése zavart okoz (pl. Közelmúltbeli vérzés vagy hemolitikus anaemia ) vagy hemoglobinopátia (pl. Sarlósejtes betegség ). Ilyen esetekben az alternatív fruktózamin tesztet használják az előző 2-3 hét átlagos kontrolljának jelzésére.
Folyamatos glükóz monitorozás
Az első CGM eszköz, amelyet a fogyasztók rendelkezésére bocsátott, a GlucoWatch életrajzírója volt 1999 -ben. Ezt a terméket már nem értékesítik. Inkább retrospektív eszköz volt, mint élő. Ezt követően számos élő monitorozó berendezést gyártottak, amelyek a glükózszint folyamatos automatikus nyomon követését biztosítják a nap folyamán.
m-egészségügyi monitorozás Alkalmazások
Az okostelefonok széles körű használata a mobil alkalmazásokat (alkalmazásokat) a szoftverek minden formájának népszerű eszközévé tette , amelyek nagy tendenciát mutatnak arra, hogy ezeket az alkalmazásokat arra használják, hogy a betegek által generált adatokat integrálják az elektronikus egészségügyi nyilvántartásokba, és ennek megfelelően módosítsák és javítsák a kezelési terveket. Az App Store-ban és a Google Playen elérhető, egészséggel kapcsolatos alkalmazások száma megközelítőleg 100 000, és ezen alkalmazások közül a cukorbetegséggel kapcsolatos alkalmazások a legmagasabbak. Rendszeres önmenedzselési feladatok elvégzése, mint például a gyógyszerek és az inzulinbevitel, a vércukorszint-ellenőrzés, az étrend betartása és a testmozgás nagyon megterhelő. Ezért ígéretes, hogy a cukorbetegséggel kapcsolatos alkalmazások használata az étrend és a gyógyszerek bevitelének vagy a vércukorszint rögzítésére szolgál a betegek egészségi állapotának javítására. Az alkalmazások nagy száma ellenére azonban nem magas a használatuk aránya a betegek körében. Ennek egyik oka a használhatóságukat befolyásoló tervezési problémák lehet. Ezenkívül egy 65 -ös Android -alkalmazást vizsgáló, 2016 -os tanulmány kimutatta, hogy az érzékeny adatokat, például az inzulint és a vércukorszintet „rutinszerűen gyűjtötték és osztották meg harmadik felekkel”.
Életmódmódosítás
A Brit Nemzeti Egészségügyi Szolgálat 2016 -ban elindított egy programot, amelynek célja 100 000 cukorbetegségben szenvedő ember fogyása és több mozgása. 2016 -ban bejelentették, hogy a program sikeres. Az egészséges életmódot folytató foglalkozások többségén részt vevő 17 000 ember együttesen közel 60 000 kg -ot fogyott, és a program mérete megduplázódott.
Diéta
Mivel a rosszul kontrollált cukorbetegség okozta magas vércukorszint azonnali és hosszú távú szövődmények sokaságához vezethet, elengedhetetlen, hogy a vércukorszintet a lehető legközelebb tartsuk a normál értékhez, és az étrend, amely jobban szabályozható glikémiás változékonyságot eredményez, fontos tényező. normál vércukrot termel.
Az 1 -es típusú cukorbetegek, akik inzulint használnak, bármit ehetnek, lehetőleg egészséges , némi szénhidráttartalmú étrendet ; hosszú távon hasznos, ha egyenletes mennyiségű szénhidrátot fogyaszt, hogy megkönnyítse a vércukorszint szabályozását.
Hiányoznak bizonyítékok az alacsony szénhidráttartalmú étrend hasznosságára az 1-es típusú cukorbetegeknél . Bár egyes személyek számára lehetséges lehet az alacsony szénhidráttartalmú rendszer követése, gondosan irányított inzulinadagolással kombinálva , ezt nehéz fenntartani, és aggodalomra ad okot az étrend által okozott egészségkárosító hatások. Általában az 1-es típusú cukorbetegségben szenvedőknek azt tanácsolják, hogy az előre meghatározott terv helyett inkább egyénre szabott étrendet kövessenek.
Gyógyszerek
Jelenleg a cukorbetegek egyik célja a krónikus diabéteszes szövődmények elkerülése vagy minimalizálása, valamint a hiperglikémia vagy a hipoglikémia akut problémáinak elkerülése . A cukorbetegség megfelelő ellenőrzése csökkenti a nem ellenőrzött cukorbetegséggel járó szövődmények kockázatát, beleértve a veseelégtelenséget ( dialízist vagy transzplantációt igénylő ), vakságot, szívbetegséget és a végtagok amputációját . A gyógyszerek legelterjedtebb formája a hipoglikémiás kezelés orális hipoglikémiás szerekkel és/vagy inzulinterápiával . Újabb bizonyítékok vannak arra, hogy a 2-es típusú diabetes mellitus teljes mértékben elkerülhető azoknál, akik csak enyhén károsodott glükóztoleranciával rendelkeznek.
Az 1 -es típusú cukorbetegségben szenvedő betegek közvetlen inzulininjekciót igényelnek, mivel szervezetük nem képes elegendő (vagy akár semmilyen) inzulint termelni. 2010 -től az inzulin beadásának más, klinikailag elérhető formája nincs az injekción kívül az 1 -es típusú betegeknél: az injekciót inzulinpumpával , sugárfecskendővel vagy az injekciós tű többféle formájával lehet elvégezni . Az inzulin beadásának nem injekciós módszerei elérhetetlenek voltak, mivel az inzulinfehérje lebomlik az emésztőrendszerben. 2004 óta számos inzulin alkalmazási mechanizmus létezik kísérleti fejlesztés alatt, köztük egy kapszula, amely átjut a májba, és inzulint juttat a véráramba. A glutaminsav -dekarboxilázt (GAD) tartalmazó vakcinákat is javasolták az I. típusra , de ezeket jelenleg nem tesztelik azok a gyógyszergyárak, amelyek továbbadták a szabadalmakat.
A 2 -es típusú cukorbetegek esetében a cukorbetegség kezelése az étrend , a testmozgás és a fogyás kombinációjából áll, a betegetől függően bármilyen elérhető kombinációban. Az elhízás nagyon gyakori a 2 -es típusú cukorbetegségben, és nagymértékben hozzájárul az inzulinrezisztencia kialakulásához. A súlycsökkentés és a testmozgás javítja a szövetek inzulinérzékenységét, és lehetővé teszi a célszövetek megfelelő használatát. Azokat a betegeket, akiknek az életmódbeli változtatások után rossz a cukorbetegségük, általában orális hipoglikémiás szereket kapnak. Néhány 2 -es típusú cukorbeteg végül nem reagál ezekre, és inzulinkezelést kell folytatnia. Egy 2008 -ban végzett tanulmány megállapította, hogy egyre összetettebb és költséges cukorbetegség -kezelést alkalmaznak a növekvő 2 -es típusú cukorbetegségben. Az 1994 és 2007 közötti adatokat elemezték, és azt találták, hogy a kezelt betegre jutó cukorbetegség elleni gyógyszerek átlagos száma az 1994 -es 1,14 -ről 1,63 -ra nőtt 2007 -ben.
A betegség kezelésében nagyon fontos a betegek oktatása és a kezelés betartása. A gyógyszerek és az inzulin helytelen használata nagyon veszélyes lehet, hipo- vagy hiperglikémiás epizódokat okozva.
Inzulin
Az 1 -es típusú cukorbetegek esetében életük során mindig szükség lesz inzulin injekciókra, mivel az 1 -es típusú cukorbetegek hasnyálmirigy -béta -sejtjei nem képesek elegendő inzulint termelni. Azonban mind az 1 -es, mind a 2 -es típusú cukorbetegek drámai javulást tapasztalhatnak a vércukorszintjükben, ha módosítják étrendjüket, és egyes 2 -es típusú cukorbetegek az étrend módosításával teljes mértékben kordában tudják tartani a betegséget.
Az inzulinterápia szoros megfigyelést és nagyfokú betegoktatást igényel, mivel a helytelen adagolás meglehetősen veszélyes. Például, ha csökken az étkezés, kevesebb inzulinra van szükség. A korábban kielégítő adagolás túl sok lehet, ha kevesebb ételt fogyasztanak, ami hipoglikémiás reakciót okoz, ha nem intelligens módon állítják be. A testmozgás csökkenti az inzulinszükségletet, mivel a testmozgás növeli a glükózfelvételt azokban a sejtekben, amelyek glükózfelvételét az inzulin szabályozza, és fordítva. Ezenkívül többféle inzulin létezik, amelyek a hatás kezdetétől és időtartamától függően változnak.
Számos vállalat jelenleg az inzulin nem invazív változatának kifejlesztésén dolgozik, így elkerülhető az injekciózás. A Mannkind kifejlesztett egy belélegzett változatot, míg a Novo Nordisk , az Oramed és a BioLingus olyan vállalatoknak vannak erőfeszítései, amelyek szájon át alkalmazhatók. Az inzulin és a GLP-1 agonista orális kombinációs készítményeit is fejlesztik.
Az inzulinterápia kockázatot jelent, mivel képtelen folyamatosan megismerni az ember vércukorszintjét és megfelelően beállítani az inzulin infúziót. A technológia új fejlődése legyőzte ezt a problémát. Kicsi, hordozható inzulin infúziós pumpák több gyártótól kaphatók. Lehetővé teszik, hogy kis mennyiségű inzulin folyamatos infúzióját juttassák el a bőrön éjjel -nappal, valamint lehetővé teszik a bólus adagolását, ha egy személy eszik vagy megemelkedett a vércukorszintje. Ez nagyon hasonlít a hasnyálmirigy működéséhez, de ezekből a szivattyúkból hiányzik a folyamatos "visszacsatolási" mechanizmus. Így a felhasználó továbbra is fennáll annak a veszélye, hogy túl sok vagy túl kevés inzulint ad be, kivéve, ha vércukorszint -mérést végeznek.
Az inzulinkezelés további veszélye, hogy míg a diabéteszes mikroangiopátiát általában a hiperglikémia eredményeként magyarázzák, a patkányokon végzett vizsgálatok azt mutatják, hogy a normálnál magasabb inzulin -cukorbetegek szintje a hiperglikémia szabályozására maga is elősegítheti a kisvérbetegségeket. Noha nincs egyértelmű bizonyíték arra, hogy a hiperglikémia szabályozása csökkenti a cukorbeteg makro- és kardiovaszkuláris betegségeket, vannak arra utaló jelek, hogy a vércukorszint normalizálására irányuló intenzív erőfeszítések ronthatják a szív- és érrendszert, és diabéteszes halálozást okozhatnak.
Vezetés

Az Egyesült Államokban és Európában végzett tanulmányok kimutatták, hogy az 1-es típusú cukorbetegségben szenvedő járművezetők kétszer annyi ütközést szenvedtek el, mint nem cukorbeteg házastársaik, ami azt mutatja, hogy az 1-es típusú cukorbetegségben megnövekedett a vezetési ütközések kockázata. A cukorbetegség több szempontból is veszélyeztetheti a vezetés biztonságát. Először is, a cukorbetegség hosszú távú szövődményei akadályozhatják a jármű biztonságos működését. Például a diabéteszes retinopátia (a perifériás látás vagy látásélesség elvesztése) vagy a perifériás neuropátia (a lábérzet elvesztése) ronthatja a járművezető képességét az utcai táblák olvasására, a jármű sebességének szabályozására, a fékek megfelelő nyomására, stb.
Másodszor, a hipoglikémia befolyásolhatja az ember gondolkodási folyamatát, koordinációját és tudatállapotát. Ezt az agyműködési zavarot neuroglikopéniának nevezik. Tanulmányok kimutatták, hogy a neuroglikopénia hatása rontja a vezetési képességeket. Az 1-es típusú cukorbetegségben szenvedő emberek bevonásával végzett vizsgálat megállapította, hogy azok a személyek, akik két vagy több hipoglikémiával kapcsolatos vezetési balesetről számolnak be, fiziológiailag és viselkedési szempontból különböznek azoktól, akik nem jelentettek ilyen baleseteket. Például a hipoglikémia során azok a járművezetők, akiknek kettő vagy több balesete volt, kevesebb figyelmeztető tünetről számoltak be, a vezetésük rosszabb volt, és a testük kevesebb epinefrint (egy hormon, amely segít a BG emelkedésében) szabadult fel. Ezenkívül azok az egyének, akiknél előfordult hipoglikémiával kapcsolatos vezetési baleset, úgy tűnik, hogy gyorsabban használják a cukrot, és viszonylag lassabban dolgoznak fel az információkkal. Ezek az eredmények azt mutatják, hogy bár az 1 -es típusú cukorbetegségben szenvedő személyek némileg veszélyeztethetik, hogy vezetés közben zavaró hipoglikémiát tapasztalnak, az 1 -es típusú járművezetők egy alcsoportja érzékenyebb az ilyen eseményekre.
Tekintettel a fenti kutatási eredményekre, azt javasoljuk, hogy az 1 -es típusú cukorbetegségben szenvedő járművezetők, akik korábban vezetési balesetet szenvedtek, soha ne vezessenek, ha a vérnyomásuk kevesebb, mint 70 mg/dl (3,9 mmol/l). Ehelyett ezeknek a járművezetőknek azt tanácsolják, hogy kezeljék a hipoglikémiát, és késleltessék a vezetést, amíg a vérnyomásuk 90 mg/dl (5 mmol/l) felett van. Az ilyen járművezetőknek a lehető legtöbbet kell megtudniuk arról is, hogy mi okozza a hipoglikémiájukat, és ezeket az információkat felhasználniuk a jövőbeli hipoglikémia elkerülésére vezetés közben.
A Nemzeti Egészségügyi Intézetek (NIH) által finanszírozott tanulmányok kimutatták, hogy a személyes képzési programok, amelyek célja az 1-es típusú cukorbetegségben szenvedő betegek jobb előrejelzése, észlelése és megelőzése, csökkenthetik a jövőbeni hipoglikémiával kapcsolatos vezetési balesetek előfordulását. Ennek a képzésnek az internetes változata is jelentős előnyökkel járt. Jelenleg további NIH által finanszírozott kutatások folynak az internetes beavatkozások kifejlesztésére, amelyek kifejezetten az 1 -es típusú cukorbetegek vezetési biztonságának javítását célozzák.
Exenatid
Az US Food and Drug Administration (FDA) jóváhagyta a kezelés úgynevezett exenatid alapján nyál a gila , hogy szabályozni a vércukorszintet betegeknél a 2. típusú cukorbetegség.
Más kezelési rendek
A mesterséges intelligencia kutatója, Dr. Cynthia Marling, az Ohio Egyetem Russ Műszaki és Technológiai Főiskola munkatársa, az Appalachi Vidéki Egészségügyi Intézet Diabetes Központjával együttműködve, esetalapú érvelési rendszert dolgoz ki a cukorbetegség kezelésében. A projekt célja, hogy automatizált, intelligens döntéstámogatást nyújtson a cukorbeteg betegeknek és professzionális gondozási szolgáltatóiknak, értelmezve a jelenlegi cukorbetegség-kezelési technológia által biztosított egyre növekvő mennyiségű adatot, és azt jobb gondozásra fordítva, időigényes kézi erőfeszítés nélkül. egy endokrinológus vagy diabetológus . Ez a fajta mesterséges intelligencián alapuló kezelés némi ígéretet mutat a prototípus rendszer kezdeti tesztelésével, amely a legjobb gyakorlatokkal kapcsolatos kezelési tanácsokat állítja elő, és amely orvosok úgy vélik, hogy az esetek 70% -ában bizonyos mértékű előnyökkel járnak, és a semleges előnyök további 25% -a idő.
A "Diabetes Coach" használata egyre népszerűbb módja a cukorbetegség kezelésének. A Diabetes Coach általában minősített cukorbeteg oktató (CDE), aki arra van kiképezve, hogy segítsen az embereknek a cukorbetegségük gondozásának minden területén. A CDE tanácsot adhat a betegnek az étrendről, a gyógyszerekről, az inzulin injekciók és pumpák megfelelő használatáról, a testmozgásról és a cukorbetegség kezelésének egyéb módjairól, miközben egészséges és aktív életmódot folytat. A CDE -k helyben megtalálhatók, vagy kapcsolatba léphetnek egy olyan vállalattal, amely személyre szabott diabéteszellátást nyújt CDE -k használatával. A cukorbetegség edzői beszélgethetnek a beteggel hívásonként vagy havi terv alapján.
Fogápolás
A cukorbetegek magas vércukorszintje kockázati tényező az íny- és fogproblémák kialakulásához, különösen a pubertás után és az időseknél. A cukorbetegeknek nagyobb esélyük van olyan szájüregi problémák kialakulására, mint a fogszuvasodás , a nyálmirigy diszfunkció, a gombás fertőzések , a gyulladásos bőrbetegségek , a fogágybetegség vagy az ízérzés károsodása és a szájpenész. A cukorbetegségben szenvedők szájproblémái megelőzhetők a vércukorszint megfelelő ellenőrzésével, rendszeres ellenőrzésekkel és nagyon jó szájhigiéniával . A jó szájállapot fenntartásával a cukorbetegek megakadályozzák fogaik elvesztését a különböző fogágybetegségek következtében.
A cukorbetegeknek fokozniuk kell tudatosságukat a szájüregi fertőzésekről, mivel kettős hatással vannak az egészségre. Először is, a cukorbetegeknél nagyobb valószínűséggel alakul ki fogágybetegség, amely megnövekedett vércukorszintet okoz, és gyakran cukorbetegség szövődményeihez vezet. A súlyos fogágybetegség növelheti a vércukorszintet, hozzájárulva ahhoz, hogy a szervezet magas vércukorszint mellett működjön. Ez növeli a cukorbetegek diabéteszes szövődmények kockázatát.
Az első tünetek a fogíny és a fog fertőzés diabéteszes személyek csökkent nyáltermelés és égő száj vagy nyelv . Ezenkívül a betegek olyan jeleket tapasztalhatnak, mint a szájszárazság, ami növeli a bomlás előfordulását. A rosszul kontrollált cukorbetegség általában az íny recessziójához vezet, mivel a lepedék károsabb fehérjéket hoz létre az ínyben.
A fogszuvasodás és a fogszuvasodás az első olyan szájproblémák, amelyekre a cukorbetegek veszélyben vannak. A megnövekedett vércukorszint nagyobb cukrokká és savakká alakul, amelyek megtámadják a fogakat és ínybetegségekhez vezetnek. Az ínygyulladás a vércukorszint emelkedése és a nem megfelelő szájhigiénia következtében is előfordulhat. A parodontitisz egy szájbetegség, amelyet kezeletlen ínygyulladás okoz, és amely elpusztítja a fogakat támogató lágyrészeket és csontokat. Ez a betegség az íny elhúzódását okozhatja a fogaktól, ami végül meglazulhat és kieshet. A cukorbetegek általában súlyosabb parodontitist tapasztalnak, mivel a cukorbetegség csökkenti a fertőzésekkel szembeni ellenállóképességet és lassítja a gyógyulást. Ugyanakkor egy szájüregi fertőzés, például a parodontitis, megnehezítheti a cukorbetegség kezelését, mivel emeli a vércukorszintet.
A további diabéteszes szövődmények, valamint a súlyos szájproblémák megelőzése érdekében a cukorbetegeknek kontroll alatt kell tartaniuk vércukorszintjüket, és megfelelő szájhigiéniával kell rendelkezniük. A Journal of Periodontology folyóiratban megjelent tanulmány megállapította, hogy a rosszul kontrollált 2-es típusú cukorbetegeknél nagyobb a valószínűsége a fogágybetegség kialakulásának, mint a jól kontrollált cukorbetegeknek. Ugyanakkor a cukorbetegeknek ajánlott rendszeresen ellenőrizniük fogászati szolgáltatójukat legalább három -négy hónapban. Azok a cukorbetegek, akik jó fogászati ellátásban részesülnek és jó inzulinszabályozással rendelkeznek, általában nagyobb eséllyel kerülik el az ínybetegségeket, és segítenek megelőzni a fogvesztést .
A fogászati ellátás ezért még fontosabb a cukorbetegek számára, mint az egészséges egyének számára. A fogak és az íny egészségének megőrzése érdekében bizonyos megelőző intézkedéseket kell tenni, például rendszeres fogászati találkozót és nagyon jó szájhigiéniát. Ezenkívül a szájhigiénés problémák elkerülhetők a vércukorszint alapos ellenőrzésével. Azoknál a betegeknél, akik jobban kontrollálják vércukorszintjüket és cukorbetegségüket, kisebb valószínűséggel alakulnak ki szájüregi problémák, mint azoknál a cukorbetegeknél, akik mérsékelten vagy gyengén kontrollálják betegségüket.
A rossz szájhigiénia nagy tényező, amelyet figyelembe kell venni a szájproblémák, és még inkább a cukorbetegek esetében. A cukorbetegeknek azt tanácsolják, hogy legalább naponta kétszer mossanak fogat, lehetőleg minden étkezés és uzsonna után . A reggeli és éjszakai fogmosás azonban kötelező, valamint a fogselyem használata és antibakteriális szájvíz használata . A cukorbetegségben szenvedőknek ajánlott fluoridot tartalmazó fogkrémet használni , mivel ez bizonyult a leghatékonyabbnak a szájüregi fertőzések és a fogszuvasodás elleni küzdelemben. A fogselymet naponta legalább egyszer el kell végezni, valamint azért is, mert segít megelőzni a szájüregi problémákat, mivel eltávolítja a fogak közötti lepedéket, amelyet nem távolít el fogmosáskor.
A cukorbetegeknek félévente professzionális fogtisztítást kell végezniük . Azokban az esetekben, amikor fogászati műtétre van szükség, meg kell tenni bizonyos különleges óvintézkedéseket, például a cukorbetegség gyógyszereinek beállítását vagy az antibiotikumok szedését a fertőzés megelőzése érdekében. Az ínybetegség korai jeleinek keresése (bőrpír, duzzanat, ínyvérzés ) és a fogorvos tájékoztatása ezekről is segít a további szövődmények megelőzésében. A dohányzás abbahagyása ajánlott a súlyos cukorbetegség szövődmények és szájbetegségek elkerülése érdekében.
A cukorbetegeknek azt tanácsolják, hogy reggel rendeljenek időpontot a fogorvosi ellátáshoz, mivel a nap ezen időszakában a vércukorszint általában jobban kontrollálható. Nem utolsósorban a cukorbetegségben szenvedőknek meg kell győződniük arról, hogy mind orvosuk, mind fogászati szolgáltatóik tájékozottak és tisztában vannak állapotukkal, kórtörténetükkel és fogágybetegségükkel.
A gyógyszeres kezelés be nem tartása
Mivel sok cukorbetegnek két vagy több társbetegsége van, gyakran több gyógyszert is igényelnek. A krónikus betegségekben, például cukorbetegségben szenvedő betegek körében magas a gyógyszeres kezelés megtagadásának gyakorisága, a be nem tartás pedig közegészségügyi problémákkal és magasabb egészségügyi költségekkel jár. A be nem tartás egyik oka a gyógyszerek költsége. Az egészségügyi szakemberek számára fontos, hogy észlelni tudják a költségekkel kapcsolatos be nem tartást, mert ez olyan stratégiákhoz vezethet, amelyek segítik a gyógyszereik fizetési problémáit szenvedő betegeket. Ezen stratégiák némelyike generikus gyógyszerek vagy terápiás alternatívák alkalmazása, a vényköteles gyógyszerek felváltása vény nélkül kapható gyógyszerekkel, és a tabletták felosztása. A betartás javítására irányuló beavatkozások csökkenthetik a cukorbetegség morbiditását és halálozását, valamint jelentős költségmegtakarítást érhetnek el az egészségügyi rendszer számára. Az okostelefonos alkalmazásokról kimutatták, hogy javítják az önmenedzselést és az egészségügyi eredményeket a cukorbetegeknél olyan funkciók révén, mint például a speciális emlékeztető riasztások, míg a mentális egészségügyi szakemberekkel való együttműködés azt is megállapította, hogy segít a cukorbetegeknek abban, hogy fejlesszék a gyógyszereik kezeléséhez szükséges készségeket és hatékony önmenedzselés.
Pszichológiai mechanizmusok és ragaszkodás
Mivel a cukorbetegség önkezelése jellemzően életmódbeli változtatásokkal jár, a betartás jelentős önkezelési terhet jelenthet sok egyén számára. Például a cukorbetegek szembesülhetnek azzal, hogy szükségük van önálló vércukorszint-ellenőrzésre, egészségesebb étrend betartására és rendszeres testmozgásra, hogy fenntartsák az anyagcserét és csökkentik a szív- és érrendszeri problémák kialakulásának kockázatát. A betartás akadályait kulcsfontosságú pszichológiai mechanizmusokkal hozták összefüggésbe: az önmenedzselés ismerete, a kezelés hatékonyságával kapcsolatos hiedelmek és az önhatékonyság/észlelt kontroll. Az ilyen mechanizmusok kölcsönösen összefüggnek egymással, mivel az ember gondolatai (pl. A cukorbetegség észlelése vagy az önmenedzselés mennyire hasznos értékelése) valószínűleg kapcsolódnak az érzelmekhez (pl. A motiváció a változáshoz), ami viszont hatással van az ember önérzetére. hatékonyság (az ember magabiztos abban a képességében, hogy magatartást tanúsítson a kívánt eredmény elérése érdekében).
Mivel a cukorbetegség kezelését az egyén érzelmi és kognitív állapota befolyásolja, bizonyíték van arra, hogy a cukorbetegség önkezelését negatívan befolyásolja a cukorbetegséggel kapcsolatos szorongás és depresszió. Egyre több bizonyíték van arra, hogy a cukorbetegeknél magasabb a klinikai depresszió szintje, mint a nem cukorbeteg populációban. A cukorbetegek depresszióját a tünetek rosszabb önkezelésével hozták összefüggésbe. Ez arra utal, hogy a kezelés során fontos lehet a hangulat megcélzása.
Ebből a célból olyan kezelési programokat dolgoztak ki, mint a Kognitív Viselkedési Terápia - Adherencia és depresszió program (CBT -AD), amelyek a ragaszkodást megalapozó pszichológiai mechanizmusokat célozzák meg. Az olyan programok, mint a CBT-AD, a motiváció növelésén és a rosszul alkalmazkodó betegségek felfogásának megkérdőjelezésén dolgoznak, hogy növeljék az önhatékonyságot, javítsák a cukorbetegséggel kapcsolatos szorongást és általános életminőséget.
Kutatás
1 -es típusú cukorbetegség
Az 1 -es típusú cukorbetegséget az okozza, hogy elegendő béta -sejt pusztul el a tünetek megjelenéséhez; ezek a sejtek, amelyek a hasnyálmirigy Langerhans -szigetein találhatók , inzulint termelnek és választanak ki , az egyetlen hormont, amely felelős a glükóznak a vérből a sejtekbe való bejutásáért (az amylin hormon mellett, amely a glükóz -homeosztázishoz szükséges másik hormon ). Ezért az "1. típusú cukorbetegség gyógyítása" kifejezés azt jelenti, hogy "fenntartja vagy helyreállítja a szervezet endogén képességét, hogy inzulint termeljen a vércukorszintre reagálva", és együttműködik az ellenszabályozó hormonokkal.
Ez a szakasz csak az 1 -es típusú cukorbetegség alapbetegségének gyógyítására vonatkozó módszerekkel foglalkozik, lehetővé téve a szervezet számára, hogy in vivo endogén módon inzulint termeljen a vércukorszintre reagálva. Nem terjed ki más megközelítésekre, mint például a zárt hurkú integrált glükométer/inzulinpumpa termékek, amelyek potenciálisan javíthatják az 1-es típusú cukorbetegségben szenvedők életminőségét, és egyesek „mesterséges hasnyálmirigynek” is nevezhetők. ".
Kapszulázási megközelítés

A mesterséges hasnyálmirigy biológiai megközelítése a szigetsejteket tartalmazó biotervezett szövet beültetése , amely kiválasztja az érzékelt glükózra adott mennyiségű inzulint, amilint és glukagont.
Amikor a szigetsejteket átültették az Edmonton protokollon keresztül, az inzulin termelés (és a glikémiás kontroll) helyreállt, de a folyamatos immunszuppresszív gyógyszerek rovására . Kapszulázása a sziget-sejtek egy védőbevonat került kifejlesztésre, hogy blokkolja az immunválaszt transzplantált sejtekkel, amely enyhíti a teher immunszuppresszió és előnyök a hosszú élet a transzplantáció.
Őssejtek
Több helyen folynak kutatások, ahol a szigetsejteket őssejtekből fejlesztik ki .
Az őssejtek kutatását is felvetették a gyógyítás lehetséges útjaiként, mivel lehetővé tehetik a kezelt egyed genetikailag részét képező szigetsejtek újbóli növekedését, így talán megszüntetve az immunszuppresszánsok szükségességét. [48] Ezt az új módszert, az autológ nem myeloablatív hematopoietikus őssejt -transzplantációt egy brazil és amerikai tudósokból (Dr. Julio Voltarelli, Dr. Carlos Eduardo Couri, Dr. Richard Burt és kollégái) álló kutatócsoport dolgozta ki, és ez volt az első tanulmány, amelyben őssejteket alkalmaztak. terápia humán cukorbetegségben Ezt kezdetben egereken tesztelték, és 2007 -ben jelent meg először az őssejt -terápia a cukorbetegség ezen formájának kezelésére. 2009 -ig 23 beteget vontak be és követtek átlag 29,8 hónapig (7 és 58 hónap között). A vizsgálat során súlyos immunszuppressziót alkalmaznak nagy dózisú ciklofoszfamiddal és anti-timocita-globulinnal az immunrendszer "kikapcsolása" céljából, majd az autológ vérképző őssejteket újrainfundálják egy új regenerálására. Összefoglalva egyfajta "immunológiai visszaállítás", amely blokkolja a hasnyálmirigy inzulint termelő maradék sejtjei elleni autoimmun támadást. 2009 decemberéig 12 beteg 14-52 hónapig folyamatosan inzulinmentes maradt, 8 beteg pedig átmenetileg inzulinmentes lett 6-47 hónap. Ebből az utolsó 8 betegből kettő ismét inzulinmentes lett, a szitagliptin, egy DPP-4 inhibitor, amelyet csak a 2-es típusú cukorbetegek kezelésére engedélyeztek, és ez az első tanulmány, amely dokumentálja az inzulin alkalmazását és teljes -Függetlenség 1 -es típusú cukorbetegségben szenvedő embereknél ezzel a gyógyszerrel. Az inzulinszuszpenzióval párhuzamosan az endogén inzulinszekréció közvetett mérései azt mutatták, hogy jelentősen megnövekedett a betegek egész csoportjában, függetlenül a napi exogén inzulinhasználat szükségességétől.
Génterápia
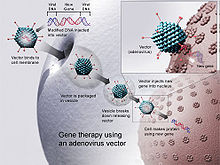
A génterápia technológiája rohamosan fejlődik, így többféle módon lehet támogatni az endokrin funkciót, és gyakorlatilag gyógyítani lehet a cukorbetegséget.
- A génterápia közvetlenül felhasználható az inzulin előállítására : az orális gyógyszert, amely az inzulin szekvenciát tartalmazó vírusvektorokból áll, megemésztik, és génjeit a felső bélbe juttatja. Ezek a bélsejtek ezután úgy fognak viselkedni, mint bármelyik vírusfertőzött sejt, és reprodukálják az inzulinfehérjét. A vírus szabályozható, hogy csak azokat a sejteket fertőzze meg, amelyek reagálnak a glükóz jelenlétére, így az inzulin csak magas glükózszint jelenlétében termelődik. A bejuttatott vektorok korlátozott száma miatt nagyon kevés bélsejtet érintene ténylegesen, és néhány napon belül természetes módon elpusztulna. Ezért az alkalmazott orális gyógyszerek mennyiségének változtatásával a génterápia által létrehozott inzulin mennyisége szükség szerint növelhető vagy csökkenthető. Ahogy az inzulint termelő bélsejtek elpusztulnak, további szájon át szedhető gyógyszerek fokozzák őket.
- A génterápiát végül a béta -sejtek pusztulásának okának gyógyítására lehet használni , ezáltal meggyógyítva az új cukorbeteg beteget, mielőtt a béta -sejt pusztulás teljes és visszafordíthatatlan.
- A génterápia segítségével a nyombélsejtek és a nyombél -felnőtt őssejtek béta -sejtekké alakíthatók, amelyek természetesen inzulint és amilint termelnek. Ha a béta -sejt DNS -t a duodenum bélsejtjeibe juttatja, néhány bélsejt béta -sejtté alakul, majd a felnőtt őssejtek béta -sejtekké fejlődnek. Ezáltal a duodenum béta-sejtellátása önfeltöltődik, és a béta-sejtek inzulint termelnek az elfogyasztott szénhidrátok arányában.
2-es típusú diabétesz
2. típusú cukorbetegség általában először kezelik a fizikai aktivitás növelésére, és kiküszöböli a telített zsír , és csökkenti a cukor és szénhidrát bevitel a cél a fogyás . Ezek visszaállíthatják az inzulinérzékenységet akkor is, ha a fogyás mérsékelt, például 5 kg (10-15 kg) körül, különösen akkor, ha hasi zsírlerakódások vannak. A nagyon alacsony telített zsírsavtartalmú étrend állítólag megfordítja az inzulinrezisztenciát.
A kognitív viselkedésterápia hatékony beavatkozás a gyógyszeres kezelés, a depresszió és a vércukorszint-szabályozás javítására, tartós és klinikailag jelentős előnyökkel jár a 2-es típusú cukorbetegségben és társbetegségben szenvedő felnőttek cukorbetegségének önszabályozásában és glikémiás kontrolljában.
A tesztoszteronpótló terápia javíthatja a glükóztoleranciát és az inzulinérzékenységet diabéteszes hipogonadális férfiaknál. Tanulmányozzák azokat a mechanizmusokat, amelyekkel a tesztoszteron csökkenti az inzulinrezisztenciát . Ezenkívül a tesztoszteron védőhatást fejthet ki a hasnyálmirigy béta-sejtjeire, amelyet valószínűleg az androgén-receptor által közvetített mechanizmusok és a gyulladásos citokinek hatása fejt ki.
A közelmúltban felmerült, hogy a gyomor bypass műtét egy típusa normalizálja a vércukorszintet a súlyosan elhízott cukorbetegek 80-100% -ában. A pontos ok -okozati mechanizmusokat intenzíven kutatják; eredményei nem egyszerűen a fogyásnak tulajdoníthatók, mivel úgy tűnik, hogy a vércukorszint javulása megelőzi a testtömeg bármilyen változását. Ez a megközelítés néhány 2 -es típusú cukorbetegségben szenvedő ember kezelésévé válhat, de a prospektív klinikai vizsgálatokban még nem vizsgálták. Ennek a műtétnek további előnye lehet, hogy súlyosan elhízott emberekben akár 40% -kal is csökkenti a halálozási arányt minden okból. A 2 -es típusú cukorbetegségben szenvedő normál vagy közepesen elhízott betegek kis számában sikeresen végeztek hasonló műtéteket.
A MODY a cukorbetegség ritka genetikai formája, amelyet gyakran összetévesztenek az 1 -es vagy a 2 -es típussal. Az orvosi kezelés változó, és minden egyes esettől függ. ]
Lásd még
Hivatkozások
Külső linkek
- American College of Physicians Diabetes Portal - Források a betegek és a klinikusok számára
- Amerikai Diabetes Szövetség
- Cukorbetegség-problémák megelőzése: Tartsa kordában a cukorbetegségét -Öngondoskodási tippek az Egyesült Államokban "National Diabetes Information Clearinghouse"



