Hipertrófiás kardiomiopátia - Hypertrophic cardiomyopathy
| Hipertrófiás kardiomiopátia | |
|---|---|
| Más nevek | Aszimmetrikus septum hipertrófia; idiopátiás hipertrófiás subaorticus stenosis; hipertrófiás obstruktív kardiomiopátia (HOCM) |
 | |
| Különlegesség | Kardiológia |
| Tünetek | Fáradtságérzet, lábduzzanat , légszomj , mellkasi fájdalom , ájulás |
| Szövődmények | Szívelégtelenség , szabálytalan szívverés , hirtelen szívhalál |
| Okoz | Genetika , Fabry -betegség , Friedreich -ataxia , bizonyos gyógyszerek |
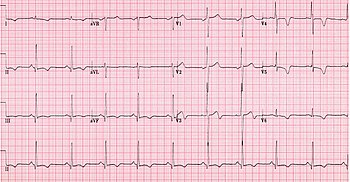
| Diagnosztikai módszer | Elektrokardiogram , echokardiogram , stresszteszt , genetikai vizsgálat |
| Megkülönböztető diagnózis | Hipertóniás szívbetegség , aorta stenosis , sportolói szív |
| Kezelés | Gyógyszerek, beültethető szívdefibrillátor , műtét |
| Gyógyszer | Béta -blokkolók , diuretikumok , disopiramid |
| Prognózis | Kevesebb, mint 1% éves halálozási kockázat (kezeléssel) |
| Frekvencia | 500 emberből 1 |
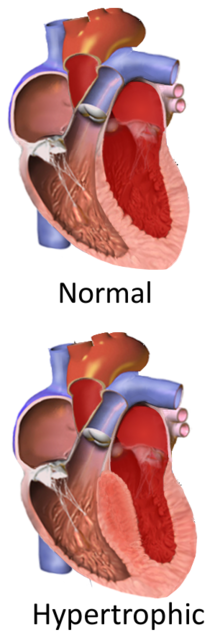
Hipertrófiás kardiomiopátia ( HCM , vagy HOCM ha obstruktív ) egy olyan állapot, amelyben a szív válik megvastagodott nyilvánvaló ok nélkül. A szív leggyakrabban érintett részei az interventricularis septum és a kamrák. Ez azt eredményezi, hogy a szív kevésbé képes hatékonyan pumpálni a vért, és elektromos vezetési problémákat is okozhat.
A HCM -ben szenvedő embereknek számos tünete lehet. Az emberek tünetmentesek lehetnek, vagy fáradtságot , lábduzzanatot és légszomjat érezhetnek . Ez mellkasi fájdalmat vagy ájulást is eredményezhet . A tünetek rosszabbak lehetnek, ha az ember kiszáradt. A szövődmények közé tartozik a szívelégtelenség , a szabálytalan szívverés és a hirtelen szívhalál .
A HCM leggyakrabban egy személy szüleitől öröklődik autoszomális domináns mintában. Ez gyakran a szívizomfehérjék előállításában részt vevő bizonyos gének mutációinak köszönhető . A bal kamra hipertrófia egyéb öröklött okai közé tartozhat a Fabry -betegség , a Friedreich -féle ataxia és bizonyos gyógyszerek, például a takrolimusz . A megnagyobbodott szív okaira vonatkozó egyéb megfontolások a sportolói szív és a magas vérnyomás (magas vérnyomás). A HCM diagnosztizálása gyakran családtörténetet vagy törzskönyvet , elektrokardiogramot , echokardiogramot és stresszteszteket foglal magában . Genetikai vizsgálat is elvégezhető. A HCM autoszomális domináns mintázatával megkülönböztethető a kardiomiopátia egyéb öröklődő okaitól, míg a Fabry-betegség X-kötésű, a Friedreich-féle Ataxia pedig autoszomális recesszív mintában öröklődik.
A kezelés függhet a tünetektől és más kockázati tényezőktől. A gyógyszerek közé tartozhat a béta -blokkolók vagy a disopiramid alkalmazása . Egy beültethető defibrillátor szív ajánlható azoknál, akik bizonyos típusú szívritmuszavar. A sebészeti beavatkozást septális myectomia vagy szívátültetés formájában lehet elvégezni azoknál, akik más intézkedésekkel nem javulnak. A kezeléssel a betegség halálának kockázata évente kevesebb, mint egy százalék.
A HCM 500 emberből körülbelül egyet érint. Férfiak és nők aránya közel azonos. Minden korosztály érintett lehet. A betegség első modern leírását Donald Teare írta 1958 -ban.
jelek és tünetek
A HCM oka változó. Sok ember tünetmentes vagy enyhén tüneti, és a HCM betegséggéneket hordozók közül sokan nem rendelkeznek klinikailag kimutatható betegséggel. A HCM tünetei közé tartozik a kamrák megmerevedése és csökkent vértöltése miatti légszomj , a koszorúerek véráramlásának következtében fellépő erőteljes mellkasi fájdalom (néha angina néven is ismert ), a szívverés kellemetlen tudatossága ( palpitáció ), valamint mint a kóros szívizomban futó elektromos rendszer megzavarása, szédülés , gyengeség, ájulás és hirtelen szívhalál .
A légszomj nagyrészt a bal kamra megnövekedett merevségének köszönhető , ami rontja a kamrák feltöltődését, de emellett a bal kamra és a bal pitvar megnövekedett nyomásához is vezet, ami ellennyomást és intersticiális torlódást okoz a tüdőben. A tünetek nem állnak szoros kapcsolatban a kiáramló traktus gradiens jelenlétével vagy súlyosságával. Gyakran előfordul, hogy a tünetek a pangásos szívelégtelenség tüneteit (különösen a tevékenység intoleranciáját és a nehézlégzést) utánozzák , de mindegyik kezelése eltérő. Mindkét esetben béta -blokkolókat alkalmaznak, de a diuretikumokkal végzett kezelés, amely a CHF -kezelés alappillére, súlyosbítja a hipertrófiás obstruktív kardiomiopátia tüneteit azáltal, hogy csökkenti a kamrai előfeszítés térfogatát és ezáltal növeli a kiáramlási ellenállást (kevesebb vér, hogy félretolja a megvastagodott gátló szövetet).
A hirtelen halál fő kockázati tényezői a HCM-ben szenvedő betegeknél a következők: szívmegállás vagy kamrai fibrilláció , spontán tartós kamrai tachycardia , kóros vérnyomás és nem tartós kamrai tachycardia, megmagyarázhatatlan ájulás , korai hirtelen halál családtörténete és nagyobb LVW vastagság 15 mm -től 30 mm -ig, echokardiogramon.
A "tüske és kupola" impulzus és a "hármas hullámzású apikális impulzus " két másik jel, amelyek a fizikális vizsgálat során felfedezhetők.
Genetika
| Gén | Lokusz | típus |
|---|---|---|
| MYH7 | 14q12 | CMH1 ( 192600 ) |
| TNNT2 | 1q32 | CMH2 ( 115195 ) |
| TPM1 | 15q22.1 | CMH3 ( 115196 ) |
| MYBPC3 | 11p11.2 | CMH4 ( 115.197 ) |
| ? | ? | CMH5 |
| PRKAG2 | 7q36 | CMH6 ( 600858 ) |
| TNNI3 | 19q13,4 | CMH7 ( 613690 ) |
| MYL3 | 3p | CMH8 ( 608751 ) |
| TTN | 2q24.3 | CMH9 ( 613765 ) |
| MYL2 | 12q23-q24 | CMH10 ( 608758 ) |
| ACTC1 | 15q14 | CMH11 ( 612098 ) |
| CSRP3 | 11p15.1 | CMH12 ( 612124 ) |
Familiáris hipertrófiás kardiomiopátia öröklődik, mint egy autoszomális domináns tulajdonság, és tulajdonítható mutációk egyik több gént , hogy kódolják a szarkomerben fehérjék .
Jelenleg a HCM -re nagy klinikai gyanúval rendelkező emberek 50–60% -ánál mutáció található a kilenc szarkomerikus gén legalább egyikében. Ezeknek a mutációknak körülbelül 40% -a a 14 -es kromoszóma q11.2-3 β- miozin nehéz lánc génjében fordul elő , és körülbelül 40% -ban a szív miozin-kötő protein C génje található. Mivel a HCM jellemzően autoszomális domináns tulajdonság, az egyedülálló HCM szülő gyermekei 50% -os esélyekkel örökölhetik a betegséget okozó mutációt. Amikor ilyen mutációt azonosítanak, családspecifikus genetikai tesztek alkalmazhatók a betegség kockázatának kitett rokonok azonosítására, bár a klinikai súlyosságot és a megjelenés korát nem lehet megjósolni.
Azoknál az egyéneknél, akiknek családjában nem volt HCM, a betegség leggyakoribb oka a β-miozin nehézláncot termelő gén de novo mutációja .
Az angiotenzin -konvertáló enzimet (ACE) kódoló génben az inszerciós/deléciós polimorfizmus megváltoztatja a betegség klinikai fenotípusát . Az ACE D/D (deléció/deléció) genotípusa a bal kamra markánsabb hipertrófiájához kapcsolódik, és a nemkívánatos hatások nagyobb kockázatával járhat.
Egyes mutációk károsabb potenciállal rendelkeznek, mint mások (β-miozin nehéz lánc). Például a troponin T mutációkat eredetileg 50% -os halálozással hozták összefüggésbe 40 éves kor előtt. Egy újabb és nagyobb tanulmány azonban hasonló kockázatot talált más szarkomerikus fehérje mutációkhoz. A MYH7 és a HCM megbetegedésének kezdetekor az életkor korábbi, és súlyosabb tünetekhez vezet. Ezenkívül a troponin C mutációi megváltoztathatják a Ca +2 érzékenységet a szívizom erőfejlődésére, ezeket a mutációkat az aminosavról nevezték el, amely a helyszín után megváltozott, például A8V , A31S, C84Y és D145E .
Diagnózis
A hipertrófiás kardiomiopátia diagnózisa a betegség folyamatának számos jellemzőjén alapul. Míg az echokardiográfiát , a szívkatéterezést vagy a szív MRI -t használják a betegség diagnosztizálásában, más fontos szempontok közé tartozik az EKG , a genetikai vizsgálat (bár nem elsősorban a diagnózishoz használják), és a családban előforduló HCM vagy megmagyarázhatatlan hirtelen halál másképp egészségeseknél egyének. Az esetek körülbelül 60-70% -ában a szív MRI a kamrai szeptum alsó részének több mint 15 mm vastagodását mutatja. A T1 súlyozású képalkotás a szívszövetek hegesedését, míg a T2 súlyozású képalkotás a szívizom ödémáját és gyulladását azonosíthatja, ami mellkasi fájdalom és ájulás epizódok akut klinikai tüneteivel jár.
A vizsgálat során esetenként Pulsus bisferiens található.
Változatok
Attól függően, hogy a normál szív anatómiájának torzulása akadályozza-e a vér kiáramlását a szív bal kamrájából, a HCM obstruktívnak vagy nem obstruktívnak minősíthető. A HCM obstruktív változata a hipertrófiás obstruktív kardiomiopátia ( HOCM ), más néven idiopátiás hipertrófiás subaorticus stenosis ( IHSS ) vagy aszimmetrikus septális hipertrófia ( ASH ).
A HCM másik, nem obstruktív változata az apikális hipertrófiás kardiomiopátia ( AHC ), más néven Yamaguchi-szindróma . Először japán származású egyéneknél írták le .
Szívkatéterezés

AO = Csökkenő aorta; LV = bal kamra; EKG = elektrokardiogram.
A harmadik QRS komplex után a kamrának több ideje van kitölteni. Mivel több idő van a feltöltésre, a bal kamra nagyobb térfogatú lesz a diasztole végén (megnövekedett előterhelés ). A szív Frank -Starling törvénye miatt a bal kamra összehúzódása (és a bal kamra által generált nyomás) nagyobb lesz a következő ütemben (ezen a képen a 4. ütem). A HCM kiáramlási akadályának dinamikus jellege miatt az elzáródás nagyobb mértékben nő , mint a bal kamrai nyomás növekedése. Ez az aorta nyomásának csökkenését okozza, amikor a bal kamrai nyomás emelkedik (a képen sárga árnyékolt területként látható).
Upon szívkatéteres , katétereket lehet elhelyezni a bal kamra és a felszálló aorta , mérésére közötti nyomáskülönbség ezeket a struktúrákat. Normál egyéneknél a kamrai szisztolé alatt a felszálló aorta és a bal kamra nyomása kiegyenlítődik, és az aorta szelep nyitva van. Az aorta szűkületben szenvedő vagy kiáramló traktus gradienssel rendelkező HCM -ben szenvedő betegeknél nyomásgradiens (különbség) lesz a bal kamra és az aorta között, a bal kamrai nyomás magasabb, mint az aorta nyomás. Ez a gradiens az elzáródás mértékét jelzi, amelyet le kell küzdeni ahhoz, hogy a vér a bal kamrából kilökődjön.
A Brockenbrough – Braunwald – Morrow jel a HCM -ben szenvedő egyéneknél figyelhető meg, kiáramlási traktus gradienssel. Ez a jel használható a HCM és az aorta stenosis megkülönböztetésére. Az aorta szűkületben szenvedő egyéneknél a korai kamrai összehúzódás (PVC) után a következő kamrai összehúzódás erősebb lesz, és a bal kamrában keletkező nyomás magasabb lesz. A szűkítő aortabillentyű által okozott rögzített elzáródás miatt a PVC utáni emelkedő aorta nyomás is növekedni fog. A HCM-ben szenvedő egyéneknél azonban az elzáródás mértéke jobban fog növekedni, mint az összehúzódás ereje a PVC utáni ütemben. Ennek az az eredménye, hogy a bal kamrai nyomás növekszik, és az emelkedő aorta nyomás csökken , az LVOT gradiens növekedésével.
Míg a Brockenbrough – Braunwald – Morrow jel a legdrámaibban egyidejű szív- és aorta-beli katéterek alkalmazásával mutatkozik, a rutin fizikális vizsgálaton ez látható a pulzusnyomás csökkenésében a PVC utáni ütemben HCM-ben szenvedő betegeknél.
Szűrés
Bár a HCM tünetmentes lehet, az érintett személyek enyhe és kritikus szívelégtelenségtől és hirtelen szívhalálig terjedő tünetekkel jelentkezhetnek a korai gyermekkortól az időskorig. A HCM az Egyesült Államokban a fiatal sportolók vezető hirtelen szívhalálának oka, és a leggyakoribb genetikai kardiovaszkuláris rendellenesség. Egy tanulmány kimutatta, hogy a hirtelen szívhalál gyakorisága fiatal versenyző sportolóknál 89% -kal csökkent az olaszországi Veneto régióban az 1982 -es rutinos szívszűrés bevezetése óta a sportolók számára, szokatlanul magas kezdési aránytól. 2010 -től azonban a vizsgálatok kimutatták, hogy a hirtelen szívhalál előfordulása a HCM -ben szenvedő betegek körében egy százalékra vagy kevesebbre csökkent. A képernyő-pozitív egyéneknek, akiknél szívbetegséget diagnosztizálnak, általában azt mondják, hogy kerüljék a versenysportot.
A HCM echokardiogrammal (ECHO) 80%+ pontossággal detektálható , amelyet megelőzhet egy elektrokardiogrammal (EKG) végzett szűrés a szív rendellenességeinek vizsgálatára. A szívmágneses rezonancia képalkotás (CMR), amelyet a bal kamra falának fizikai tulajdonságainak meghatározásának aranystandardjának tartanak, alternatív szűrőeszközként szolgálhat, ha az echokardiogram meggyőző eredményeket ad. Például a szegmentális laterális kamrai hipertrófia azonosítása nem valósítható meg csak echokardiográfiával. Emellett a bal kamra hipertrófiája hiányozhat tizenhárom év alatti gyermekeknél. Ez aláássa a serdülőkor előtti echokardiogramok eredményeit. A kutatók azonban a CMR alkalmazásával tanulmányozták a HCM-t okozó mutáció tünetmentes hordozóit, és képesek voltak azonosítani a kriptákat az interventricularis septális szövetben ezeknél az embereknél. Javasolták, hogy ezeknek a kriptáknak a kialakulása a myocita -rendellenesség és az érfalak megváltozásának jele, ami később a HCM klinikai expresszióját eredményezheti. Ennek lehetséges magyarázata az, hogy a családtörténet tipikus összegyűjtése csak arra összpontosít, hogy bekövetkezett -e a hirtelen halál vagy sem. Nem ismeri el azt a kort, amelyben a hozzátartozók hirtelen szívhalált szenvedtek, valamint a szívbetegségek gyakoriságát. Továbbá, tekintettel arra, hogy a hirtelen szívhalál kockázatának kell tekinteni számos tényezőt, miközben a legtöbb tényező egyénileg nem rendelkezik erős előrejelző értékkel, nem világos, hogy mikor kell különleges kezelést alkalmazni.
Egyesült Államok
Az Egyesült Államokban a HCM rutin szűrése számos lehetséges kihívással jár. Először is, az USA sportolóinak 15 millió lakosa majdnem kétszer akkora, mint Olaszország becsült sportolóinak száma. Másodszor, ezek az események ritkák, évente kevesebb, mint 100 haláleset fordul elő az Egyesült Államokban a HCM miatt a versenyző sportolókban, vagy körülbelül 1 haláleset 220 000 sportolóra. Végül a genetikai vizsgálat végleges diagnózist adna; azonban a számos HCM-t okozó mutáció miatt ez a szűrési módszer összetett és nem költséghatékony. Ezért az Egyesült Államokban a genetikai tesztelés csak a HCM egyértelmű tüneteit mutató személyekre és családtagjaikra korlátozódik. Ez biztosítja, hogy a vizsgálatot ne veszítsék el a kamrai hipertrófia egyéb okainak kimutatására (alacsony érzékenysége miatt), és hogy az egyén családtagjai felvilágosítást kapjanak a potenciális kockázatról, hogy a mutáns gén (ek) hordozói lehetnek.
Kanada
A kanadai genetikai vizsgálati irányelvek és ajánlások a HCM -vel diagnosztizált egyének számára a következők:
- A genetikai vizsgálat fő célja a családtagok szűrése.
- Az eredmények szerint a veszélyeztetett rokonokat széles körű tesztelésre lehet bátorítani.
- A genetikai vizsgálat nem a diagnózis megerősítésére szolgál.
- Ha a diagnosztizált egyénnek nincsenek veszélyeztetett rokonai, akkor nincs szükség genetikai vizsgálatra.
- A genetikai tesztelés nem célja kockázatértékelésre vagy kezelési döntésekre.
- A bizonyítékok csak a klinikai vizsgálatokat támasztják alá a HCM progressziójának és a szövődmények kialakulásának kockázatának előrejelzésében.
Az egyének gyanúja annak, HCM:
- A bal kamrai hipertrófia egyéb okainak (például " sportolói szív ", magas vérnyomás és szív -amiloidózis) meghatározásához nem javasolt genetikai vizsgálat .
- A HCM megkülönböztethető más hipertrófiát okozó állapotoktól a klinikai anamnézis és a klinikai vizsgálatok segítségével.
Egyesült Királyság
A David Frost televíziós műsorvezető 2013-ban bekövetkezett halála utáni haláleset megállapította, hogy HCM-ben szenved, bár ez nem járult hozzá a halálához, és a családját sem tájékoztatták. A 31 éves fia hirtelen szívhalála 2015-ben arra késztette a családot, hogy működjenek együtt a British Heart Foundation-el , hogy pénzt gyűjtsenek a jobb szűréshez.
Kezelés
Tünetmentes emberek
A hipertrófiás kardiomiopátiában szenvedők jelentős részének nincsenek tünetei, és normális várható élettartama lesz, bár kerülniük kell a különösen megerőltető tevékenységeket vagy a versenysportokat. A tünetmentes embereket szűrni kell a hirtelen szívhalál kockázati tényezői szempontjából. Pihenő vagy indukálható kiáramlási akadályok esetén kerülni kell azokat a helyzeteket, amelyek kiszáradást vagy értágulatot okozhatnak (például értágító vagy vizelethajtó vérnyomáscsökkentő gyógyszerek alkalmazása). Tünetmentes embereknél a szeptális redukciós terápia nem ajánlott.
Gyógyszerek
A gyógyszerek elsődleges célja olyan tünetek enyhítése, mint a mellkasi fájdalom, légszomj és szívdobogás. A béta-blokkolókat első vonalbeli szereknek tekintik, mivel lassíthatják a pulzusszámot és csökkenthetik a méhen kívüli ütések valószínűségét. Azoknál az embereknél, akik nem tolerálják a béta -blokkolókat, nondihidropiridin -kalciumcsatorna -blokkolók , például verapamil alkalmazhatók, de potenciálisan károsak azoknál az embereknél, akik szintén alacsony vérnyomással vagy súlyos légszomjjal rendelkeznek nyugalomban. Ezek a gyógyszerek szintén csökkentik a pulzusszámot, bár óvatosan kell alkalmazni őket súlyos kiáramlási akadályban, emelkedett pulmonális artéria éknyomásban és alacsony vérnyomásban szenvedőknél. A dihidropiridin -kalciumcsatorna -blokkolókat kerülni kell azoknál az embereknél, akiknél elzáródás áll fenn. Azoknál az embereknél, akiknek tünetei nem enyhülnek a fenti kezelésekkel, a disopiramid megfontolható a további tünetek enyhítésére. A diuretikumok azoknál az embereknél jöhetnek szóba, akiknél folyadék -túlterhelés tapasztalható, bár óvatosan alkalmazzák azoknál, akiknél elzáródás áll fenn. Azok az emberek, akiknek a gyógyszeres terápia ellenére továbbra is tünetei vannak, mérlegelhetnek több invazív terápiát. Az intravénás fenilefrin (vagy más tiszta érszűkítő szer) alkalmazható akut alacsony vérnyomás esetén olyan betegeknél, akik obstruktív hipertrófiás kardiomiopátiában szenvednek, és nem reagálnak a folyadék beadására.
Sebészeti septum myectomia
A sebészi septális myectomia egy nyitott szívműtét, amelyet a tünetek enyhítésére végeznek azoknál az embereknél, akik az orvosi terápia ellenére is súlyos tünetekkel rendelkeznek. A hatvanas évek eleje óta sikeresen előadják. A sebészi septum myectomia egyenletesen csökkenti a bal kamra kiáramló traktus elzáródását és javítja a tüneteket, és tapasztalt központokban a sebészeti mortalitás kevesebb, mint 1%, és a sikerességi arány 85%. Ez magában foglalja a medián sternotomiát (általános érzéstelenítés, a mellkas megnyitása és a kardiopulmonális bypass ), valamint az interventricularis septum egy részének eltávolítását. A sebészeti myectomia reszekció, amely csak a subaorticus septumra összpontosít, a kiáramló traktus méretének növelése érdekében, hogy csökkentse a Venturi erőket, nem megfelelő a mitralis szelep elülső szórólapjának szisztolés elülső mozgásának (SAM) megszüntetésére. Ezzel a korlátozott reszekcióval a középső septum dudor továbbra is visszafelé irányítja az áramlást; A SAM továbbra is fennáll, mert az áramlás továbbra is a mitrális szelep mögé kerül. Csak akkor, ha a szeptális dudor mélyebb részét eltávolítják, az áramlás elülső irányba kerül a mitrális szeleptől, megszüntetve a SAM -ot. Ezt szem előtt tartva a Morrow myectomia kiterjesztett myectomiának nevezett módosítása, a papilláris izmok mobilizálása és részleges kivágása vált a választott kivágássá. Különösen nagy redundáns mitrális szelepekkel rendelkező embereknél az elülső betegtájékoztatás hozzáadható a mitrális szelep és a kiáramlás teljes elválasztásához. A septális myectomia műtét szövődményei közé tartozik a lehetséges halál, aritmia, fertőzés, szüntelen vérzés, septum perforáció/hiba és stroke.
Alkohol septal abláció
Az alkohol septum ablációja , amelyet Ulrich Sigwart vezetett be 1994 -ben, egy perkután technika, amely magában foglalja az alkohol injektálását a bal elülső leszálló artéria egy vagy több septális ágába . Ez egy katéteres technika, amelynek eredményei hasonlóak a sebészi septális myectomia eljáráshoz, de kevésbé invazívak, mivel nem jár általános érzéstelenítéssel, valamint a mellkasfal és a pericardium megnyitásával (ami septális myectomia során történik). Egy kiválasztott populációban, amelynek tünetei magas kiáramlási traktus gradienst okoznak, az alkohol septum ablációja csökkentheti a HCM tüneteit. Ezenkívül az idősebbek és más egészségügyi problémákkal küzdők, akik számára a műtéti myectomia fokozott eljárási kockázatot jelentene, valószínűleg előnyösek lennének a kevésbé invazív septális ablációs eljárásból.
Megfelelő végrehajtás esetén az alkohol septum ablációja szabályozott szívrohamot idéz elő , amelyben az interventricularis septumnak az a része, amely a bal kamra kiáramlási traktusát érinti, infarktust szenved, és heggé fog összehúzódni. Vita folyik arról, hogy mely embereket szolgálja legjobban a műtéti myectomia, az alkohol szeptális ablációja vagy az orvosi terápia.
Mitrális klip
2013 óta a mitrális csípőket katéteren keresztül ültették be új stratégiaként a mitralis szelep mozgásának korrigálására súlyos obstruktív HCM -ben szenvedőknél. Az eszköz rögzíti a mitrális szelep szórólapjait, hogy javítsa a szív vérkeringését. A mitrális csipesz még nem bizonyította a septális myectomia vagy az alkohol septum abláció hosszú távú megbízhatóságát, de a HCM szakemberei egyre inkább kínálják a klipet kevésbé invazív kezelési lehetőségként.
Beültethető pacemaker vagy defibrillátor
Szívritmus -szabályozó használatát javasolták az egyének egy részében, annak érdekében, hogy aszinkron összehúzódást okozzanak a bal kamrában. Mivel a pacemaker aktiválja az interventricularis septumot a bal kamra szabad fala előtt, a bal kamra kiáramlási traktusának gradiense csökkenhet. Ez a kezelési forma bizonyítottan kevésbé enyhíti a tüneteket, és kevésbé csökkenti a bal kamra kiáramlási traktusának gradiensét a sebészeti myectomiához képest. A technológiai fejlődés egy kétkamrás pacemaker kifejlesztéséhez is vezetett, amelyet csak szükség esetén kapcsolnak be (ellentétben a rendszeres pacemakerrel, amely állandó ingert biztosít). Bár a kétkamrás pacemaker kimutatták, hogy csökkenti a kamrai kiáramlási út elzáródását, a kísérleti vizsgálatok csak néhány egyént találtak javuló tünetekkel. A kutatók azt gyanítják, hogy ezek a jelentések a tünetek javulásáról a placebo hatásnak köszönhetők.
Az eljárás magában foglal egy bemetszést a kulcscsont alatti anterolaterális területen. Ezután két vezetéket helyeznek be; az egyik a jobb pitvarba, a másik a jobb kamra csúcsába a szubklavia vénákon keresztül. Miután a helyükön vannak, rögzítve vannak és rögzítve vannak a generátorhoz, amely a fascia belsejében marad, a mellizom előtt. Ennek az eljárásnak a szövődményei közé tartozik a fertőzés, az elektromos vezeték és a generátor meghibásodása, amely cserét igényel.
Azoknál a HCM-es betegeknél, akiknél a hirtelen szívhalál egyik fő kockázati tényezője van, megfelelő óvintézkedésként ajánlott beültethető kardioverter-defibrillátor (ICD) vagy kombinált pacemaker/ICD all-in-one egység. 2014 -ben az Európai Kardiológiai Társaság gyakorlati kockázati pontszámot javasolt a kockázat kiszámításához.
Szívátültetés
Azokban az esetekben, amelyek nem reagálnak minden más kezelési formára, a szívátültetés az egyik lehetőség. Ez az egyetlen elérhető kezelés a végstádiumú szívelégtelenség kezelésére. A transzplantációnak azonban olyan tünetek megjelenése előtt kell megtörténnie, mint a pulmonalis ér hipertónia, a veseelégtelenség és a thromboembolia. A vizsgálatok azt mutatták, hogy a HCM-ben szenvedő emberek hétéves túlélési aránya 94% volt a transzplantáció után.
Prognózis
Egy 2002 -es szisztematikus áttekintés arra a következtetésre jutott, hogy "Összességében a HCM éves halálozási aránya körülbelül 1%... A HCM fontos tünetekkel és korai halálozással járhat, de gyakrabban, ha nincs vagy viszonylag enyhe fogyatékosság és normális várható élettartam."
Gyermekek
Annak ellenére, hogy a hipertrófiás kardiomiopátia (HCM) előfordulhat az élet korai szakaszában, és valószínűleg veleszületett, a gyermekkardiológiában előforduló egyik legritkább szívhiba, elsősorban azért, mert a tünetek általában hiányoznak, hiányosak vagy felnőttkorban késnek . A HCM -re vonatkozó jelenlegi információk nagy része felnőtt populációkon végzett vizsgálatokból származik, és ezeknek a megfigyeléseknek a gyermekpopulációra gyakorolt hatása gyakran bizonytalan. Mindazonáltal a gyermekgyógyászati kardiológiában nemrégiben végzett vizsgálatok kimutatták, hogy a HCM a gyermekkori kardiomiopátiák 42% -át teszi ki, éves gyakorisága gyermekeknél 0,47/100 000. Ezenkívül tünetmentes esetekben a hirtelen halált a betegség egyik legfélelmetesebb szövődményének tekintik bizonyos gyermekgyógyászati populációkban. Következésképpen az ajánlott gyakorlat az érintett személyek gyermekeinek egész gyermekkori szűrése, hogy a szív rendellenességeit korai stádiumban észleljék, a betegség további szövődményeinek megelőzése érdekében.
Általában a gyermekgyógyászati populációban a HCM diagnózisát zörej, pangásos szívelégtelenség, fizikai kimerültség és az érintett személyek gyermekeinek genetikai vizsgálata során állapítják meg. Pontosabban, az echokardiogramot (ECHO) végleges, nem invazív diagnosztikai eszközként használták szinte minden gyermeknél. Az ECHO értékeli a szívkamra méretét, falvastagságát, szisztolés és diasztolés funkcióját, valamint a kiáramlási akadályt. Így az ECHO -t választották ideális eszköznek a szívizom túlzott falvastagodásának kimutatására a HCM -ben.
A HCM -es gyermekeknél a kezelési stratégiák célja a betegség tüneteinek csökkentése és a hirtelen halál kockázatának csökkentése. A betegség heterogenitása miatt a kezelést általában az egyéni szükségleteknek megfelelően módosítják. A β-blokkolók javítják a bal kamra feltöltődését és ellazulását, és ezáltal javítják a tüneteket. Néhány gyermeknél a β -blokkolók (pl. Propranolol) hatékonynak bizonyultak a hirtelen halál kockázatának csökkentésében. Ezenkívül a kalciumcsatorna-blokkolók (verapamil) és az antiaritmiás szerek a béta-blokkolók kiegészítő terápiájaként alkalmazhatók tüneti gyermekeknél. Mindazonáltal további vizsgálatokra van szükség a végső előnyök meghatározásához.
Más állatok
Macskák
A macska hipertrófiás kardiomiopátia (HCM) a leggyakoribb szívbetegség a házi macskákban ; a betegség folyamatáról és genetikájáról úgy vélik, hogy hasonló az embereknél előforduló betegséghez. A Maine Coon macskák HCM megerősítést nyert, hogy egy autoszomális domináns öröklött tulajdonság. Számos macskafajta esetében jelent problémát a HCM. Az első genetikai mutációt (a szív miozin -kötő fehérjében C), amely a macskák HCM -éért felelős, 2005 -ben fedezték fel Maine Coon macskáknál. Ennek a mutációnak a tesztje (A31P) áll rendelkezésre. A mutációra vizsgált Maine Coon macskák körülbelül egyharmada vagy heterozigóta, vagy homozigóta a mutáció szempontjából, bár a heterozigóta macskák közül soknak nincs nyilvánvaló bizonyítéka a betegségre echokardiogramon (alacsony penetráció). Néhány Maine Coon macska, akiknél a hipertrófiás kardiomiopátia klinikai bizonyítéka negatív volt erre a mutációra, ami erősen arra utal, hogy más ok is létezik a fajtában. A Maine Coon macskákban azonosított szív -miozin -kötő protein C mutációt egyetlen más, HCM -et tartalmazó macskafajban sem találtak, de újabban újabb miozin -kötő fehérje C mutációt azonosítottak HCM -es Ragdoll macskákon. Az emberekhez hasonlóan a macska HCM nincs jelen a születéskor, de idővel kialakul. Először 6 hónapos és legalább 7 éves korú macskáknál azonosították.
Klinikailag a hipertrófiás kardiomiopátiában szenvedő macskák általában szisztolés elülső mozgást (SAM) mutatnak a mitrális szelepben (lásd a grafikát). A súlyos HCM -ben szenvedő macskáknál gyakran alakul ki bal szívelégtelenség (tüdőödéma, pleurális folyadékgyülem) a bal kamra súlyos diasztolés diszfunkciója miatt. Fejlődhetnek bal pitvari trombusok is, amelyek leggyakrabban a terminális aortába embolizálódnak, akut fájdalmat és hátsó végtagbénulást okozva (lásd alább). Hirtelen halál is előfordulhat, de úgy tűnik, hogy nem gyakori.
A szív ultrahangja ( echokardiográfia ) szükséges a macskák HCM diagnosztizálásához. A keringő szív biomarkerek , például az N -terminális -proBNP ( NT -proBNP ) és a troponin I (TnI) mérése használható macskáknál a szívbetegség gyanújának megerősítésére. A macskák NT-proBNP-jére rendelkezésre áll egy gondozási teszt, amely akkor használható az állatorvosi klinikán, amikor az echokardiográfia nem lehetséges.
A macskák HCM -re nincs gyógymód. Sok, de nem minden macska szívzúg. Sok szívzörejben szenvedő macskának nincs HCM -je. Gyakran a macska HCM -jének első jelei a szívelégtelenség miatti tachypnea/dyspnoe vagy a szisztémás thromboembolia miatti akut fájdalom és bénulás. Míg a gyógyszereket általában HCM -es macskáknak adják, akiknek nincs klinikai tünetük, ebben a szakaszban egyetlen gyógyszer sem bizonyult hasznosnak, és bebizonyosodott, hogy az ACE -gátló nem előnyös, amíg nincs szívelégtelenség (ekkor vízhajtó leghasznosabb). A diltiazem általában nem jár kimutatható előnyökkel. Az atenololt általában akkor adják be, ha a mitrális szelep súlyos szisztolés elülső mozgása van jelen.
A macska artériás thromboembolia (FATE) viszonylag gyakori és pusztító szövődménye a macskák HCM -nek és más macskák cardiomyopathiáinak. A trombus általában a bal pitvarban, leggyakrabban a bal fülhártyában képződik. Úgy gondolják, hogy a kialakulást elsősorban a véráramlás stagnálása okozza. Klasszikusan a tromboembólia az aorta csípőízületi elágazásánál jelentkezik, elzárva az egyik vagy mindkét közös csípőartériát. Mivel ezt a hasadást nyeregnek nevezik, és ez a trombus leggyakoribb helye, a FATE nyeregtrombusz néven ismert. Klinikailag ez olyan macska, amely teljesen elveszíti funkcióját az egyik vagy mindkét hátsó végtagban. A hátsó végtagok hidegek, és a macskának jelentős fájdalmai vannak. Az emboli ritkán más helyeken is elhelyezkedhet, leggyakrabban a jobb első végtagban és a veseartériákban.
A klopidogrélt arra használják, hogy megakadályozzák a bal pitvari trombus kialakulását macskákban HCM -ben és nagy bal pitvarban. A Purdue Egyetemen végzett FATCAT -tanulmány kimutatta, hogy jobb, mint az aszpirin, hogy megakadályozza a második trombus kialakulását olyan macskákban, amelyek már tapasztaltak alvadékot. A trombolitikus szereket (pl. Szöveti plazminogén aktivátort) némi sikerrel használták a meglévő aorta thromboembolia lebontására, de ezek költsége magas, és az eredmény úgy tűnik, nem jobb, mint ha egy macskának időt ad (48–72 óra) a lebontásához. saját vérrög. A fájdalom kezelése rendkívül fontos. A FATE -ben szenvedő macskák prognózisa gyakran rossz, mivel valószínűleg jelentős HCM -vel rendelkeznek, és a FATE ismétlődő rohama valószínű. Emiatt az eutanázia gyakran érvényes szempont.
Gorillák
2013 júliusában váratlanul meghalt a HCM következtében Rigo, a 42 éves nyugati alföldi gorilla , a melbourne-i állatkertben lakó, és Mzuri, az első mesterséges megtermékenyítéssel született gorilla apja . Az állapot nem ritka a 30 év feletti hím gorillákban, és sok esetben a betegségnek nincs jele az egyén hirtelen haláláig.
Hivatkozások
Külső linkek
| Osztályozás | |
|---|---|
| Külső erőforrások |